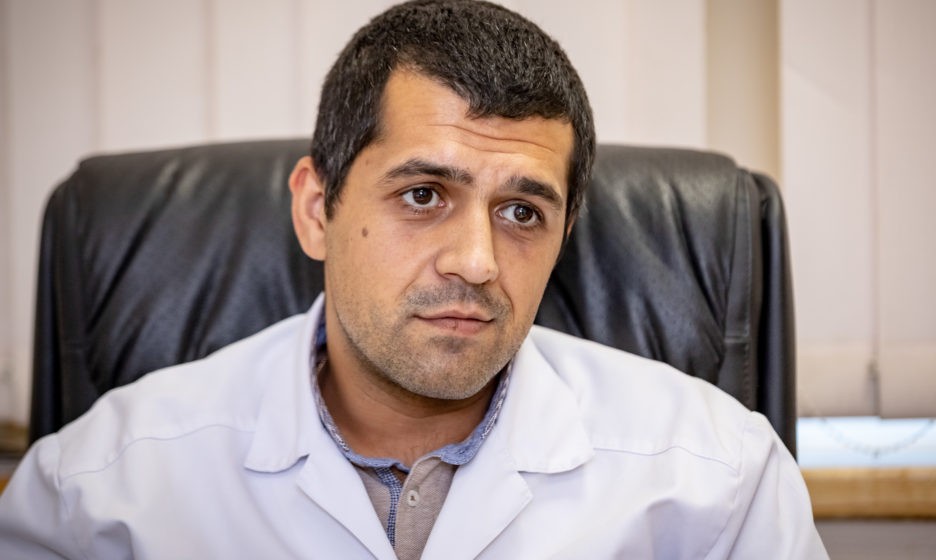
В 19 лет я прекрасно понимал, что люди умирают
— Это правда, что вы решили работать в хосписе на втором курсе университета?
— Со второй половины третьего. Просто мимо проходил.
— То есть?
— Реально мимо проходил. Наша кафедра хирургии находилась в соседнем здании. Это была поздняя весна, когда все цвело. А в хосписе же очень красивый забор, поросший виноградником. И я шел и думал, что же это такое в центре Москвы. И допроходился до того, что устроился на работу. Началось все с санитарства.
— Вы просто позвонили в дверь и спросили, нужен ли санитар?
— Знаете, в жизни все строится так, как надо. Оказалось, что есть знакомые, которые здесь работали, через них и узнал, нужен ли медбрат или санитар. Сказали: «Нужен, приходи».
— А вас не пугало, что это уже пациенты, которых нельзя вылечить?
— Нет, ну почему я их должен бояться? Мне тогда было 19 лет, и я прекрасно понимал, что люди умирают. И в медицину я шел с пониманием, что буду работать с онкологическими пациентами, только не знал, с какой категорией. Как говорится, бойся своих желаний, они имеют свойство сбываться (улыбается).
— Почему вы хотели стать именно онкологом, а не, допустим, кардиологом?
— А их много, так не интересно (улыбается). Знаете, хочется не просто работать, а чего-то добиваться. Не в плане известности, а делать какое-то важное дело, причем делать хорошо и понимать, что немногие специалисты этим занимаются. Ну, хотелось какого-то эксклюзива, если можно так сказать.
— Но вас как будущего врача учили спасать, вылечивать. А вы пришли в хоспис.
— С хосписом я столкнулся на третьем курсе. А это время, когда ты еще учишь фундаментальные науки, то, как человек в принципе устроен, и у меня не было четкой догмы в голове, что я должен лечить, вылечивать и получать результат. Собственно, и в хосписе я получаю результат.
— Какой?
— Конец всегда будет у любого живого существа. Кто-то живет один день, кто-то, как человек, порой сто лет. И в моем понимании вся суть паллиативной помощи — каким этот конец будет. Он может быть тяжелым, может оставить у следующих поколений человека такую большую зарубку на душе, с чувством вины, с чувством невыполненного долга, с воспоминаниями, как тяжело, в каких страданиях уходил человек.
Так вот, моя работа заключается в том, чтобы не было этого тяжелого рубца на душе, чтобы конец был без физических страданий самого пациента и без страданий его близких. Хотя страдание близких все равно будет, но без чувства вины. Они должны понимать, что сделали для человека все.
То есть мне важно не только качественно обеспечить уход пациенту, но и качественно отпустить его близких в дальнейшую жизнь.
— Когда вы это поняли?
— Когда начал работать. До работы в хосписе я не понимал всей ценности качественного ухода из жизни. Мне в жизни, наверное, повезло, что я не сталкивался с ситуацией, когда мои близкие уходили от тяжелого заболевания. И я отпускал конкретного пациента и искренне в душе понимал, что для него сделал такую-то хорошую вещь.
— Например?
— Помочь человеку сесть в кресло. Человеку, который не был в вертикальном положении много месяцев.
— А что этот человек вам говорил?
— «Спасибо», «Это невозможно», «Я думал, что уже все». На сегодняшнем обходе предлагаю тяжелому мужчине: «Давайте погуляем», а он уже тоже много месяцев лежит. Но погулять для него — это реально! Если мы медики, видим, что тяжелое заболевание не настолько ограничивает нас в движении и перемещении, то надо пробовать, и я дал задание этого мужчину посадить и погулять. После обхода иду и вижу — человек сидит и смотрит телевизор. С совершенно другим лицом! А казалось бы, что нужно? Из горизонтального положения переместить в вертикальное.
Весь паллиатив строится на таких, казалось бы, незаметных поступках, мелочах. Незаметных для обывателя. Сходить в туалет на унитаз — ежедневный наш с вами ритуал, а для человека, который последние несколько месяцев в туалет ходит в подгузник — это радость. Я это называю максимальным поддержанием самостоятельных функций пациента в рамках его физических возможностей.
— Каким, на ваш взгляд, должен быть идеальный хоспис?
— Вы знаете, у меня каждый раз разное мнение на эту тему, оно совершенствуется. Посмотрев хосписы и паллиативные отделения по России и, к счастью, в мире, я всегда говорю, что из ныне существующих для меня идеал — это наш Первый хоспис. Но опять-таки не могу сказать, что он идеальный на 100%. Я противник палат, где больше двух человек. У нас есть и 4-местные палаты, хотя мы подбираем пациентов, и они не конфликтуют друг с другом. Но если бы у меня была возможность построить что-то новое, я бы не делал там палат на четверых.
Я думаю, понятия «идеальный хоспис» нет, оно у каждого свое, как и понятие идеального дома для всех разное. Для кого-то идеальный дом — это большая квартира, площадью 200 метров, а для кого-то — маленькая студия в 40 метров, и человек будет там счастлив. Поэтому и в паллиативной помощи может быть некий фундамент, а уже надстраивать все остальное надо с учетом местных реалий. Например, в Дагестане стандарты средней полосы не подойдут, там свои особенности.
Вообще в моем понимании хоспис должен быть на дому. Это естественно, когда человек умирает дома. И если мы можем сделать все качественно дома, то лучше остаться там. Если же условий нет, то, наверное, стоит выбрать стационар.
Опять же — люди и семьи разные. У кого-то семья большая, и она может мобилизоваться и сконцентрироваться вокруг помощи уходящему близкому. А есть одинокие люди, пожилые пары без родственников, и ясно, что в этой ситуации оказать качественную помощь дома не получится. А бывают и большие семьи, но абсолютно не дружные, и родственников не получится сгруппировать, чтобы они уделили достаточно внимания близкому. Получается, как в поговорке «у семи нянек дитя без глаза», человек остается беспомощным.
— Но родственникам, которые обращаются к вам за помощью, могут делать упреки: «Вот сдали в хоспис и довольны». И не становится ли некое осуждение со стороны людей причиной, что семьи просто избегают хосписа?
— Наша помощь всегда начинается на дому. Мы всегда знакомимся с человеком у него дома и госпитализируем в стационар, только когда возникает причина, по которой нельзя оказать помощь на дому: либо со стороны самого пациента идет какая-то тягостная симптоматика, либо родственники уже устали. Многие сами понимают: «Все, мы выдохлись, мы больше не можем» и просят о госпитализации. И это нормальная ситуация.
А с точки зрения осуждения… Я всегда говорил семьям: пригласите этих осуждающих в хоспис и пусть посмотрят, что мы делаем и для кого. Как правило, осуждение сходит на нет.
— Вот вы сказали, что ваша задача — качественно отпустить его близких в дальнейшую жизнь. А они легко «отпускаются»?
— Не всегда. К сожалению, бывают ситуации, когда от постановки диагноза до смерти проходит всего лишь месяц. Это недостаточный срок, чтобы смириться с этим. Последний такой случай был у нас на той неделе. Мужчина в возрасте почти 80 лет за полтора месяца ушел от рака. Наверное, в семье что-то останется. «Как же так? Мы не углядели». Но эту ситуацию мы попытались максимально сгладить.
Уставал до «не могу» и недели на две уходил на выездную службу
— Какая заповедь хосписа вам наиболее близка?
— Относись к людям так, как ты хочешь, чтобы относились к тебе.
— Такое универсальное правило? Но в своде заповедей хосписа его нет.
— А это самое основное в моем понимании. Это база для построения поведения медицинского сотрудника по отношению к пациенту и его окружающим. Остальные, конечно, не менее важны. Взять тот же постулат, что мы не продлеваем жизнь и не укорачиваем. Есть некоторые медицинские ситуации, при которых, проведя более агрессивное лечение, мы подарим человеку часы и дни, но качественно ли он проживет их?
Однажды я отправил пациента из хосписа в реанимацию. И этот пациент после прожил два года, полтора из которых были активными. Правильно ли я сделал, что отправил его в реанимацию? У человека были полтора года полноценной жизни!
— Какого человека вы не возьмете работать в команду?
— Эмоционально нестабильного, с постоянно меняющимся настроением. Человек не должен быть злым.
Еще Верой Васильевной (Миллионщиковой, основателем Первого московского хосписа — прим. авт.) создано правило — прежде чем приступить к испытательному сроку, кандидат проходит этап волонтерства, неделю работает с нами. Это время, чтобы человек понял, нужна ли ему такая работа, и мы смотрим, как он общается с пациентами, родственниками, коллегами. А вот с волонтерами, которые хотят помогать у нас в хосписе, другая история. Если человек не видит себя у кровати пациента, мы всегда найдем ему другую работу. Наш прекрасный сад сделан руками волонтеров.
Все нужно в определенных рамках: недопустимо безучастие, но и гиперсострадательность, когда ты «умираешь» с каждым пациентом у его кровати, тоже не нужна.
Надо задавать себе вопрос: хотел бы я, чтобы, когда страдаю, со мной был кто-то сострадающий? Наверное, да, только не очень надоедливый.
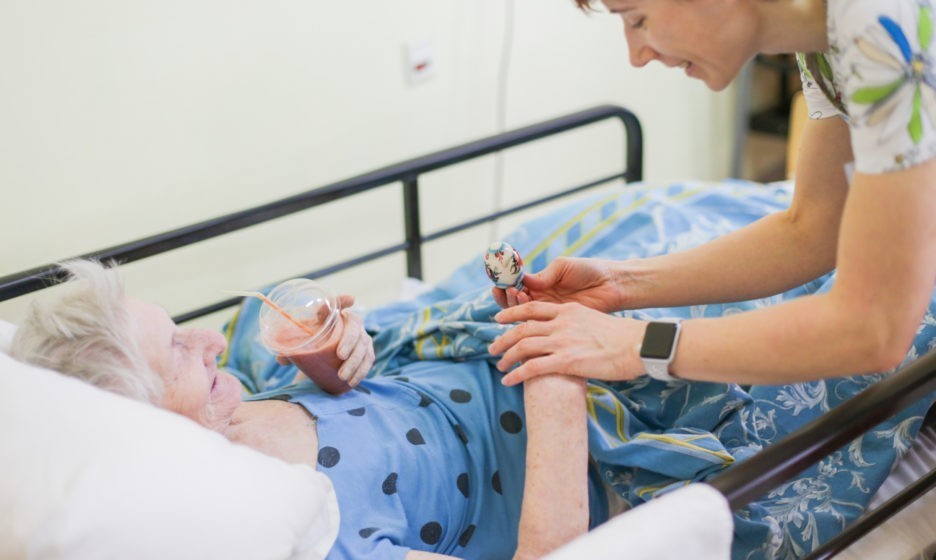
Понимаете, хоспис — это, прежде всего, люди, которые хотят развиваться. Это ежедневное совершенствование в чем-либо. Могут быть плохие не крашенные стены, не ухоженная территория, даже некоторый недостаток в лекарствах, но если там работают грамотные, обученные, сострадающие люди, этот хоспис имеет право на жизнь. Как только в медицине ты перестаешь узнавать что-то новое, то прекращаешь быть медиком. То же самое происходит и в паллиативной помощи.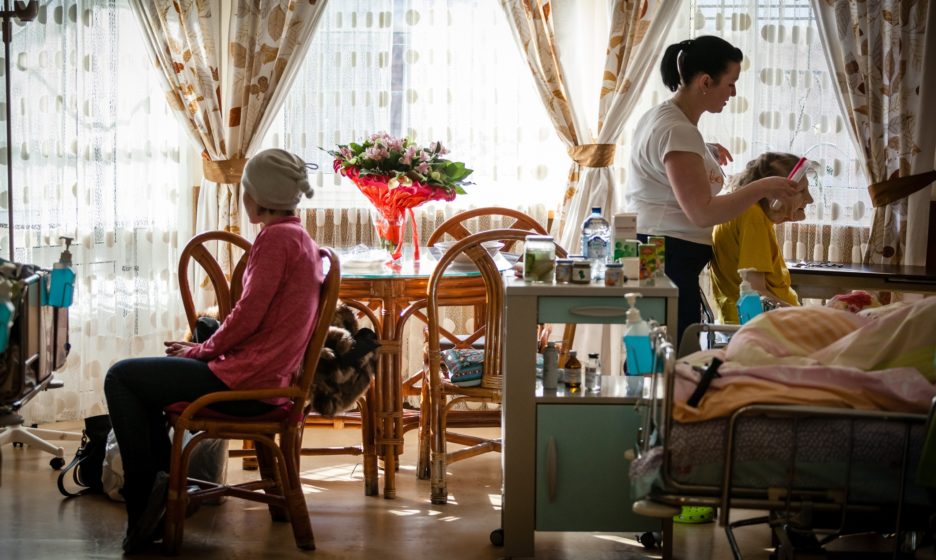
— Что вы делаете в ситуации выгорания?
— Всем коллегам советую: если ты чувствуешь, что начинаешь гореть, но хочешь остаться в паллиативной помощи — немножко смени сферу деятельности. У меня такое было: когда я уставал до «не могу», недели на две уходил на выездную службу. Особенно это актуально в летние периоды, когда начинается отпускной сезон, а обращений в выездную службу меньше не становится.
— А чем там проще, если можно так выразиться?
— А это особый драйв и интерес, когда ты работаешь на территории пациента. Попадая в больницу, человек ведет себя одним образом, а когда врач приходит к нему на дом — по-другому, более раскованно.
— Расскажите историю, которая вам наиболее запомнилась из этой выездной практики.
— Что ни день, то история… (задумывается). Встречался и с агрессией со стороны родственников, когда отказывались выпускать из квартиры.
— Выпускать?
— Да.
— Наверное, вы были им очень нужны…
— Нет. Это были не готовые родственники. Они не понимали, что происходит с человеком, и встречали врача со словами «Либо ты вылечишь, либо не уйдешь отсюда». А ты видишь, что прогноз на часы идет.
— И что вы сделали?
— Как вы думаете, какой основной инструмент в паллиативной помощи у врача?.. Язык! Нужно говорить, объяснять и понимать, что в первый раз тебя могут и не услышать, но это не повод сдаваться. Тебя сейчас не услышали — отойди, скажи еще раз. Помогать, соучаствовать, сопереживать…
— А что вы такого сказали?
— Ничего волшебного. Мы сели за стол, проанализировали, что происходило в последние дни, что происходит сейчас, я объяснял, почему так, к какому концу мы идем и может ли медицина в этой ситуации что-то исправить. Как правило, уже ничего. И донес это до человека.
Если говорить о той ситуации, то пациентка ушла при нас. Я вызвал участкового для фиксации смерти, и с первоначально агрессивным мужем мы расстались мягко, он сказал мне «спасибо». Это был визит часа на четыре.
— С каким чувством вы уходили?
— Выполненного долга. Любой другой врач скажет: «Какой выполненный долг?! У тебя пациент умер!» А я после себя оставил нормального, психологически не травмированного родственника пациента. Это работа врача паллиативной помощи? Да, работа.
На самом деле ты больше времени уделяешь родственникам пациента, чем ему самому: с точки зрения медицины все назначил, а дальше наблюдаешь за пациентом. И это время, когда нужно еще больше внимания уделить родственнику, подготовить его к уходу близкого, объяснить, что происходит. Но у нас ведь врачи не очень любят разговаривать, ни с пациентом, ни с родственником. У них в расписании есть полчаса на разговор с родственниками, а их там 10 человек, и, как правило, объясняется все сумбурно, на бегу. Говорю не про всех докторов, но часто так бывает. А надо объяснять всю тяжесть ситуации, примерные варианты развития событий, прогнозы. Но последние в часах, днях, неделях лучше не давать. Как правило, ты ошибаешься, не попадаешь.
— Где вы учились такому навыку разговаривать и можно ли ему вообще научиться?
— Можно. До работы в хосписе я был совершенно другим человеком.
— Каким?
— Другим (смеется). Более эмоциональным, вспыльчивым. В некоторых ситуациях мог быть даже агрессивным. Каким я был и стал, наверное, лучше всего рассказала бы моя жена. Я с ней с самой молодости, она меня знала и до хосписа, и после.
— А как вы ей сказали о хосписе?
— «Я устроился на работу.
— Куда?
— Туда-то.
— А что это?
— Это то-то.
— Хорошо».
Все.
Ей тогда было 17 лет, а мне 19, и мне кажется, в ту пору жена могла больше меня оценить ценность паллиативной помощи — у нее жизненный опыт был.
А я стал в целом более ровным. Побывав в хосписе, ты видишь… другую ценность в жизни и понимаешь, что те вещи, которые считал проблемой, на самом деле ей не являются. Если у тебя есть дом, любящие люди, есть что есть и во что одеваться — радуйся этому. Не гунди, в общем (улыбается). Немножко переоценка ценностей в жизни произошла, и я считаю, в правильную сторону. Я повзрослел пораньше.
— И как, вы теперь думаете, надо жить?
— Жить так, как нравится. У всех же свой жизненный путь. Мои стандарты могут абсолютно не подойти любому другому человеку, и я не буду его за это осуждать. Это мой выбор, а это его. При этом если ты можешь не делать зла, не делай. А если можешь сделать что-то доброе для человека, сделай. От тебя не убудет, а человеку станет хорошо.
Создать «няшность» в хосписе я лучше доверю женщинам
— Насколько часто мужчины идут в паллиатив?
— Их меньше, чем женщин, и (с улыбкой) я понимаю, что не могу сделать хорошо какие-то штуки, которые сделала бы хорошо женщина. Ну, есть разное гендерное видение ситуации. С точки зрения уюта, одомашненности, наверное, женщина сделает лучше, и я это осознаю. Но нужно понимать, что хоспис никогда не строит один человек, хоспис — это коллектив. И создать некую няшность в хосписе я лучше доверю кому-то из женщин, а в это время больше внимания уделю какой-то медицинской проблеме. Не бывает универсального человека, который сделает все. А зависимости пола и степени сострадательности я не вижу.
— Врач-мужчина в хосписе может плакать?
— А почему нет? Он же тоже человек и имеет право на слезы. Желательно просто плакать, чтобы никто не видел. Были в моей практике две девушки, близнецы лет 19-20. Одна была подопечной, другая — посещающей. И я проникся к ним, было до слез обидно терять этого пациента. Ну ничего… такая некая закалка в жизни.
Когда-то я недолго работал с онкологическими детьми. И понимаю, что в свои 34 года не готов плотно, изо дня в день, работать в детском паллиативе, особенно в онкологическом. Начал на это по-другому смотреть, когда сам стал родителем. У меня тоже есть свои слабости, и я спокойно о них говорю.
— А вы согласны с фразой, что паллиатив — это «депрессивная сфера»?
— Нет, совершенно нет! У нас позитива намного больше, чем во многих других городских больницах. Просто многие, работая в паллиативе, этого не видят. Но учись радоваться малому.
— А как это сделать?
— Надо уметь видеть маленькие победы. Насколько хорошо у нас получилось снять боль, и пациент стал более раскован в движении, как у человека изменилось настроение в результате купирования тягостной симптоматики — и это только медицинские победы. А есть много социальных побед, достигнутых примирений в семьях. Таких «маленьких побед» в нашей работе много. И чтобы не выгореть, надо уметь их видеть.
И еще нужно найти себе что-то, что будет вытаскивать тебя из некоего уныния, депрессии, новое увлечение, которое будет тебя расшатывать, выводить из этого маленького коридорчика. Лучше найти вне работы. Я, например, начал ездить на мотоцикле. Катаюсь, когда есть время, бывает, и на работу приезжаю.
У меня работа занимает примерно половину моего жизненного времени, а в другой половине я могу отдыхать и заряжаться. В общем, несмотря на то, где ты работаешь, надо жить, заряжаться и приходить на работу всегда заряженным.
— Вы всегда так приходите?
— Нет (смеется). Я же тоже человек. Могу прийти на работу уставшим, но понимаю прекрасно, что это я устал. Сотрудникам и подопечным все равно, что я не выспался. И если что-то у меня внутри возникает, говорю себе: «Подожди, твои проблемы их не касаются. Выйди за забор и делай там что хочешь».
— Какое у вас любимое место в хосписе?
— Наш сад, наша курилка. Это те места, где можно побыть наедине с самим собой. Хоть мы и находимся в центре Москвы, но в саду нереально тихо и спокойно.
— Свою основную задачу как заведующего хосписом вы видите как?
— Я начал работать здесь, когда еще хосписом управляла Вера Васильевна, и она строила стандарты. Так вот, мои задачи — поддержать и совершенствовать. Ни одна наука не стоит на месте, и в паллиативной помощи тоже появляются новшества. Это нужно учитывать, всегда идти в ногу со временем, при этом никогда не отходить от тех принципов, которые закладывала здесь Вера Васильевна.
— А как вообще проходит ваш рабочий день?
— Как правило, он начинается ранним утром. Прохожу по стационару, смотрю, общаюсь со всеми, кого вижу — с сотрудниками, родственниками пациентов, пациентами, если кто-то гуляет. Вот сегодня несколько мужчин были в курилке, подошел к ним: «Доброе утро! Как дела? Как ночь прошла?» Сотрудников встречу: «Не было ли проблемных моментов? Ушел ли кто-то? Как уходил? Были ли родственники? Как они отреагировали?» Реакция семьи — это очень важно в нашей работе. Идешь в ординаторскую к дежурному врачу и спрашиваешь, как он. Пройдешься по территории, и потом уже — утренняя пятиминутка. А дальше — суровые будни (улыбается).
Должность у меня сейчас больше административная. Как правило, каждый день недели расписан в голове. В понедельник, например, первую половину дня полностью занимает статистика по стационару — сколько человек поступили, выписаны, обсуждаем ушедших за выходные, потом докладывается выездная служба. Обычно время уже 12.00, дальше работаю с документами и после 15.00 могу поехать в Центр паллиативной помощи — наше головное учреждение — по рабочим вопросам. Могу поехать в другой хоспис, посмотреть, как дела там (Ариф Ниязович также — заместитель главного врача по работе с филиалами Московского многопрофильного центра паллиативной помощи — ред.).
— Вы не скучаете по непосредственной практической работе?
— Скучаю, поэтому ее не отпускаю (улыбается). Она всегда при мне — я постоянно консультирую пациентов, дежурю как врач. Вот как раз сегодня моя смена, всю ночь буду в стационаре.
— Вас это поддерживает?
— Да, когда весь в административной работе, то как врач чувствую жажду работы с людьми. И тьфу-тьфу, жизнь меня всегда выручала. Когда думаешь: «Снова бумаги-бумаги», появляется какой-нибудь сложный пациент, например, с тяжелейшим болевым синдромом, тяжелой одышкой или тошнотой, и коллеги просят проконсультировать. И ты полностью с головой уходишь в пациента. Уходишь не как административный работник, а как врач.
— Какое будущее вы видите для себя в паллиативе?
— Я так отвечу: я его вижу! (улыбается).
— Вы сейчас общаетесь с вашими одногруппниками по университету?
— Да, и я практически всех приглашал сюда, в хоспис, чтобы посмотреть, что мы делаем, потому что даже у моих друзей-медиков не было в голове четкого понимания, что же такое хоспис. Пытаешься на словах объяснить, но не всегда можно понять.
— И как они реагировали?
— Я показал свою нужность (улыбается). Увидеть настолько тяжелых людей – это не культурный шок для врача, все работают со сложными болезнями. Они просто говорили: «Все, я понимаю. У меня к тебе вопросов нет, что ты ничего не делаешь».
Чтобы мы смело могли сказать, что умирать – это не больно
— А ведь паллиатив касается каждого из нас?
— Абсолютно, каждого человека. Мы все смертны, нам всем придется умирать.
— Нужно ли думать об этом заранее?
— (Задумывается.) Расписывать все по сценарию вряд ли стоит, он, скорее всего, не сбудется. Но нужно понимать, что уход будет, и надо не оставлять за собой нерешенных дел, если это не какая-то внезапная смерть, и стараться максимально жить — жить в семье, жить в работе, жить в хобби и увлечениях, в книгах, путешествиях, спорте, саморазвитии — у каждого своя цель, и не табуировать тему смерти.
Детям вообще никогда не говорят о смерти, они живут в некоем вакууме, а потом в 16-17 лет: «О, оказывается, люди умирают».
— А вы своим детям говорите?
— Моей дочери 7 лет, с ней можно спокойно говорить на эту тему.
— Она знает, где вы работаете?
— Знает и даже была здесь. Однажды увидела пациента, гуляющего на медицинской кровати, и спросила:
«Папа, а что это такое?
— Кровать для человека, который болеет.
— А ты его вылечишь?
— Нет, не вылечу.
— А почему?
— Потому что он болеет такой болезнью, которую я не могу вылечить.
— И этот человек умрет?
— Да».
— И на этом разговор заканчивается?
— Да. А о чем еще ребенок может спросить? Знаете, не надо целенаправленно говорить ребенку, что все умирают, но и изолировать от этой ситуации детей тоже нельзя. А у нас же между ребенком и разговором о смерти искусственно ставят барьер. Если он спросит, надо ответить, а не говорить: «Не задавай таких вопросов».
— Вас в детстве не пугали разговоры о смерти?
— Нет, меня вообще сложно чем-либо напугать. И я решил, что стану врачом, лет в пять, еще до первого класса, и маме сказал. И сдержал слово. Наверное, единственный раз, когда перед мамой сдержал слово на 100% (улыбается).
— Но вы все-таки стали особым врачом…
— Наверное, я стал особым врачом в разрезе России. Но это был 2008-2010 год, а сейчас я уже не эксклюзив, а просто врач паллиативной помощи, коих в России тысячи.
— Какие три проблемы в сфере паллиативной помощи в России вы считаете наиболее острыми?
— В моем понимании мы пускай медленно, но идем в правильном направлении — в развитии и не замалчивании, в обучении. Но первая проблема — нехватка квалифицированных кадров. Нужны люди, готовые работать, и нужны руководители, готовые учить этих людей. Просто найти мотивированного человека ничего не значит. Если ты не вложишь в него, не научишь, то и он себя не реализует.
Но эта проблема вытекает из нехватки обучения. Я работаю в несуществующей специальности сейчас. Кто такой врач по паллиативной помощи? Конечно, у нас есть всякие курсы усовершенствования — 144 часа, чтобы получить корочку, что ты врач паллиативной помощи. Но невозможно этому научиться за месяц. Нужны хорошие базы обучения, и продолжительность этого обучения должна быть как минимум год. И о паллиативной помощи надо хотя бы говорить уже на этапе медицинского института. В университете я ни разу не слышал про паллиатив.
И третья проблема — есть законы, которые не всегда позволяют нам нормально работать. Это касается обезболивания, спектра доступных лекарств, некой запуганности врачей перед опиоидными анальгетиками. (Речь идет о статье 228.2, часть 1 УК РФ, устанавливающей уголовную ответственность медиков за утрату обезболивающего препарата, даже если эта утрата произошла без злого умысла и не повлекла за собой утечку (например, когда медик случайно разбил ампулу с морфином) в нелегальный оборот. Благотворительный фонд помощи хосписам «Вера» выступает за декриминализацию этой статьи. — Прим. ред.)
Поездив по регионам за последние полтора года, я понял, что у людей есть страх. Наше врачебное сообщество вообще консервативно и не всегда готово меняться и совершенствоваться. Консерватизм из врачей, к сожалению, за один день не вытравить. Но мне становится скучно, если в течение определенного времени не получаю новую информацию и идеи.
— Чем вы гордитесь как заведующий и врач?
— Что я не потерял то, что несла Вера Васильевна. Да, за девять лет пришли новые методики и лекарства, часть из них внедрял я. Но нужно ли мне этим гордиться? Я просто делал свою работу.
— А что, например, вы внедрили?
— Допустим, пролонгированные инфузии — метод введения препаратов через шприцевые насосы/инфузоматы. То есть человеку не нужно делать за сутки множество болезненных внутримышечных инъекций, что ухудшает качество жизни, а надо вводить через подкожный доступ в непрерывном режиме через специальные приборы. В свое время мне повезло: меня отправили в Англию на недельную стажировку. И я честно у западных коллег подглядел этот метод. Мы начали практиковать у нас и получили хороший результат.
— О чем вы мечтаете в сфере паллиатива и своей работе в ней?
— Дойти до той стадии жизни, чтобы мы все смело могли сказать, что умирать — это не больно.
— Как вы относитесь к боли сейчас? Она естественна?
— Боль — естественная защитная реакция организма, да, но это не означает, что с ней не надо бороться. С любой болью можно работать, не бывает той боли, которую нельзя как минимум облегчить.
— А есть в паллиативе какой-то вопрос, на который пока вы не нашли ответ?
— Я никогда не скажу, что я знаю в паллиативе все. А что касается какой-то философской стороны… Как уже сказал, многие ценности я переосмыслил еще на этапе своего медбратства. Каким-то вещам стал уделять больше внимания, а про какие-то перестал думать. Понял, что надо не распыляться, беречь своих искренних друзей, с родственниками по пустякам не ссориться — часто разлады бывают из-за ничего, не совершать быстрых необдуманных поступков.
— А разве ваш приход в паллиатив не быстрый и не очень обдуманный?
— Но у меня же получилось стать врачом (улыбается). Значит, не зря сюда пришел!
— И все-таки у вас очень аскетичный кабинет, сильно отличается от того, что за дверью…
— (Улыбаясь.) А мне хватает… Это к слову о мужском взгляде на уют. Может, картины повесить? Вон висит одна, она уже была здесь, когда я пришел. Вы меня прям озадачили. Сертификаты достать? Они в коробке лежат, все никак не повешу.
После интервью Ариф Ниязович идет в ординаторскую — на пост дежурного врача. Через пять минут, приступив к дежурству, он скажет: «Смена начинается с констатации смерти. Нужно позвонить родственникам, обсудить с ними дальнейшие действия, потом начну заполнять бумаги, а их немало. И по состоянию пациентов вижу, что сегодня еще будут уходы… Но отпускаю с чувством выполненного долга».
Задать любой вопрос о паллиативной помощи вы можете по телефону горячей линии помощи неизлечимо больным людям 8-800-700-84-36. Кроме того, операторы могут помочь получить консультацию врача, юриста и социального работника, поддержку психолога или священнослужителя.
Все звонки на линию и все консультации операторов бесплатные для абонентов, которые звонят из любой точки России.
Беседовала Надежда Прохорова
Фотографии Ефима Эрихмана