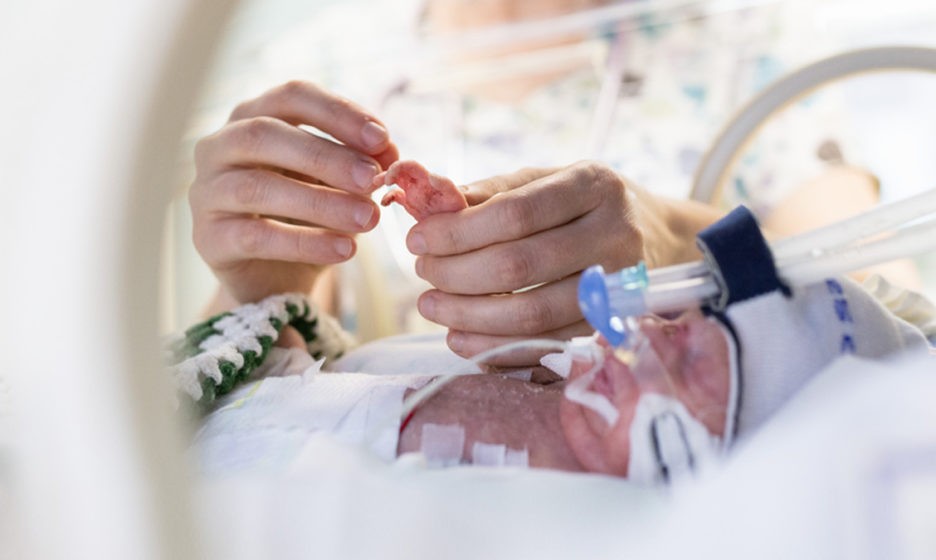
«Я не могу винить врачей за то, что они сделали свою работу, а не дали ребенку спокойно умереть. Это мой ребенок, я ее люблю, мне важно, что она рядом. Но, скажем, мне затруднительно испытывать большое чувство благодарности: сложно принять то качество жизни дочки, которое мы имеем вот уже шесть лет. Нужны ли были реабилитационные меры для самой Алины? Это тот вопрос, на который у меня нет ответа», – говорит Ольга.
Тогда же, в 2014 году, Ольга создала фонд – чтобы помогать родителям детей с диагнозом «СМА». Работы у фонда не становится меньше, хотя не так давно в мире появились препараты для лечения СМА. Только вот в России еще ни один пациент не получил этого лечения…
Ребенок будет хотя бы сидеть?
«Тебе не кажется, что у ребенка что-то с ручками? А вот еще обрати внимание на…» – говорила мне моя внимательная к деталям мама по поводу Алины в первые месяцы ее жизни. Я же, в ситуации, когда за дочку отвечать мне, ее отец сошел с дистанции еще во время беременности, все встречала в штыки: «Что ты придираешься к моему ребенку? Все у нее хорошо». Потом разница стала все-таки заметна, особенно когда я читала в родительском сообществе «Живого журнала», как ровесницы дочки научились уверенно держать голову, переворачиваться и так далее. Мы начали ходить по врачам. Но в поликлинике мне говорили: «Мамаша, чего вы такая нервная. Ребенок крупный и ленивый, когда ему надо будет, встанет и пойдет. Ждите, все в порядке».
Но к 4,5 месяцам уже точно стало понятно – не все в порядке. Ты проводишь занятия, приглашаешь массажиста, дочка пытается что-то сделать, кряхтит, а двигаться не может. После того, как я кричала и требовала в поликлинике: «Дайте направление хоть куда-нибудь!», мне дали направление на обследование.
Обращение к специалистам частным образом, поездки к врачам по ОМС после того, как подойдет очередь обследования – в результате сначала предварительно, а затем уже более точно диагноз был поставлен «спинально-мышечная атрофия».
Сообщив диагноз, доктор рекомендовала «почитать про болезнь в интернете». Но меня интересовало, как болезнь будет отражаться на ребенке, поэтому я пыталась задавать врачу наводящие вопросы. Совершенно непонятно, что спрашивать, и ты начинаешь с самого очевидного.
– Ребенок ходить когда-нибудь будет?
– Нет, – ответила доктор.
– А сидеть?
– Нет. – Вот это прозвучало совсем непонятно, но я задала следующий вопрос:
– С интеллектом у дочки все будет в порядке?
– Да, – оживилась доктор, радуясь, что может ответить положительно. – Девочка интеллектуально сохранна.
Ты задаешь вопросы и постепенно смиряешься с диагнозом.
А потом она рассказала, что дети с таким диагнозом обычно живут года два-три и сделать ничего нельзя, никакого лечения не существует.
Я вышла с этим результатом, села в коридоре на диванчик. Может быть, сидела долго, но надо было бежать домой – бабушка, моя мама, отпросилась с работы, чтобы побыть с Алиной.
Весь день я провела в интернете, пытаясь найти информацию, как мне рекомендовала врач, о заболевании. Информации было мало, написана она непонятным языком, единственное, что было понятно, что дети с таким диагнозом доживают до двух лет.
Мне хватило этого дня, чтобы принять диагноз: это мой ребенок, моя ответственность, и мое психологическое состояние будет влиять на состояние ребенка.
У меня есть дочка, и я буду в ней видеть дочку, а не диагноз.
Меня тогда очень поддержали родители, родственники.
Там же, в интернете, пока я искала информацию, я узнала о двух детях со СМА, которым было лет 14-15. Значит, не все так безнадежно, живут и дольше обещанных 2-3 лет, и это вселило надежду.
Я решила: не важно, сколько у нас будет времени, мы его проведем вместе с дочкой весело и интересно. Главное, чтобы ребенок был счастливый, довольный, веселый, не плакал, чтобы все отпущенное время было самым лучшим.

Ольга с дочерью Алиной
С дочкой было весело, интересно общаться – начала гулить, говорить первые слова, я чувствовала огромную эмоциональную отдачу. Но как болезнь будет развиваться дальше?
Первый год после постановки диагноза я много времени провела в интернете, было непонятно, что будет дальше, с чем связано заболевание.
Нашла американскую ассоциацию больных со спинально-мышечной атрофией – одно из самых крупных пациентских объединений в мире. Отправила им письмо по электронной почте, где просила дать хоть какую-то информацию. Через месяц в обычном почтовом ящике обнаружила конверт из Соединенных Штатов, в котором лежал магнитик на холодильник, он у меня висит до сих пор, и информационный буклет – небольшой, информации не так много, но там хотя бы на человеческом, а не научном языке, объяснялось, что за заболевание, как протекает, какие проблемы могут возникнуть с дыханием, с глотанием…
Информации явно не хватало, но это было огромной помощью, я вспоминаю эту историю с благодарностью, и этот личный опыт дает ощущение важности той работы, которую мы сейчас делаем в нашей организации. С самого начала для нас важен упор на информационном, на консультативном сопровождении. Мне очень важно, чтобы никто больше, получая диагноз, не оставался в таком информационном вакууме, в котором я оказалась сама в этот период.

Ольга Германенко
Огромные двери закрываются, я слышу крик дочери, а мне к ней нельзя
За эти 11 лет жизни с ребенком со СМА у меня было два диагноза, которые пришлось переживать с нуля. Первый раз – когда поставили спинально-мышечную атрофию. После того, как проходит время и ты осваиваешься с диагнозом, понимаешь, как жить с ним, какие риски – становится сильно проще, и диагноз уже не так важен, он знаком и понятен, и ты просто плывешь в своей жизненной ситуации. Второй раз – после того, как Алина попала на ИВЛ. Это был новый этап – когда ты практически заново должен освоить совершенно новую для тебя реальность. Так происходит всегда, когда случается какое-то очередное ухудшение, изменение статуса ребенка, – это может быть переход на ИВЛ, пропадание глотательного рефлекса или еще что-то.
В 2013 году я познакомилась с паллиативной службой Марфо-Мариинской обители и фондом «Детский паллиатив». Дочка была очень общительной, а общения дома явно не хватало. Я позвонила, чтобы пригласить дочке психолога или логопеда – просто для того, чтобы разнообразить ее жизнь. Но вышло, что помогли не только с этим.
Тогда в Марфо-Мариинской обители как раз организовывалась служба помощи больным с боковым амиотрофическим склерозом для взрослых, к нам приехали Василий Штабницкий и Анна Сонькина, они нам порекомендовали аппарат неинвазивной вентиляции легких, который потом купили на пожертвования.
На самом деле и аппарат вентиляции, и аспиратор, и откашливатель – все это нужно было с самого начала, как поставили диагноз. У дочки были проблемы с отхождением мокроты, я ходила к докторам, говорила, что наверняка есть аппарат, позволяющий убирать мокроту.
– Что вы хотите, такого еще не изобрели! – сказала мне окружной пульмонолог. И это в Москве, в 2009 или 10 году.
О том, что изобрели, мы узнали, когда оказались в больнице в дочкины 2,5 года. У Алины был ротавирус, в Тушинской больнице дочку забрали в реанимацию, просто потому, что там находился аппарат для санации.
Так первый раз я столкнулась с реанимацией. Это было, как описывалось в статьях – у меня забирают ребенка, просто чтобы отсосать мокроту, я знаю, что ей ничего не угрожает. Но – огромные двери закрываются, я слышу крик ребенка, а мне к ней нельзя…
Это было страшно, огромная железная дверь, над которой мерцает красная надпись – и чувство отчаяния, даже когда ты знаешь, что там, за дверью, ничего не угрожает.
Потом была первая пневмония. И еще одна. После больниц мы вернулись домой, я купила аспиратор – он тогда стоил 30 тысяч, это были для меня безумные деньги, плюс продавали его только юрлицам, но я уговорила. И он нам очень помог, без него, думаю, мы бы не продержались.
И уж тем более нам помог неинвазивный аппарат вентиляции легких. А вот откашливатель тогда приобрести не успели: они в России еще даже не были зарегистрированы.
Медсестра рыдала и говорила, что специально пошла в детское отделение – ведь дети не умирают
В новогодние праздники 2014 года Алина сильно заболела, ей было тяжело дышать, вентилятор работал 24 часа в сутки, только снимешь: «Я не могу! Мне плохо!» Врачи все на каникулах, разъехались, никому не позвонишь. Вызывать скорую – значит попасть в реанимацию, а я так боялась той черной двери, с которой столкнулась прежде. Плюс на тот момент было много публикаций в СМИ по поводу реанимаций, как раз тогда началась борьба за допуск туда родственников, и практически все статьи были остро негативные. Да, они преследовали благую цель, но в моей ситуации, и, думаю, не только в моей, но и в ситуации многих других родителей, сыграли негативную роль. Я сидела дома до последнего, зная, что реанимация для моего ребенка будет означать переход на инвазивную вентиляцию легких, а еще тебя не пустят, ты будешь стоять перед дверью, на тебя будут орать, за ребенком никто не будет ухаживать и вообще все будет плохо там, за этой закрытой дверью. Это к слову про ответственность журналистики в социальной сфере. Даже если речь о плохом, в любом социальном материале должно быть что-то хорошее, потому что не все так черно, беспросветно, и есть совершенно другие ситуации.
В нашем случае, думаю, надо было ехать раньше, и, возможно, история бы закончилась по-другому. В итоге в реанимации мы столкнулись с совершенно другим отношением, чем я ожидала.
Итак, раздобыв в разгар новогодних праздников пульсоксиметр и созвонившись с доктором в надежде, что все же вопрос можно было бы решить на дому с НИВЛ, я оказалась в ситуации, когда состояние ребенка не улучшалось. Было принято решение срочно ехать в больницу. Я помню до сих пор, как в тот момент я стояла в комнате, смотрела во двор, на промозглую зиму, и думала, что все, конец прежней жизни. Реанимация – это 100% ИВЛ, никаких шансов, а я к этому не готова, и это было тяжелее, чем когда-то принять диагноз. Больше всего меня пугали интеллектуальная несохранность и ИВЛ. Все остальное – не страшно. С лежачим, но интеллектуально сохранным ребенком все равно можно жить полно и интересно.
Ребенка забрали в реанимацию, я осталась за дверью. Но вскоре вышел доктор, мы вместе долго искали нужные маски и запчасти, чтобы стабилизировать состояние на неинвазивном аппарате, были на связи с Василием Штабницким. Через сутки состояние Алины нормализовалось и нас перевели в отделение больницы.
– Алина у вас – настоящая командирша, – смеялись врачи. – Как только ей стало легче, начала командовать: «Хочу пить!», «Принесите мне это, мне скучно, переверните меня на другой бок, сделайте мне вот так, дайте мне вот это».
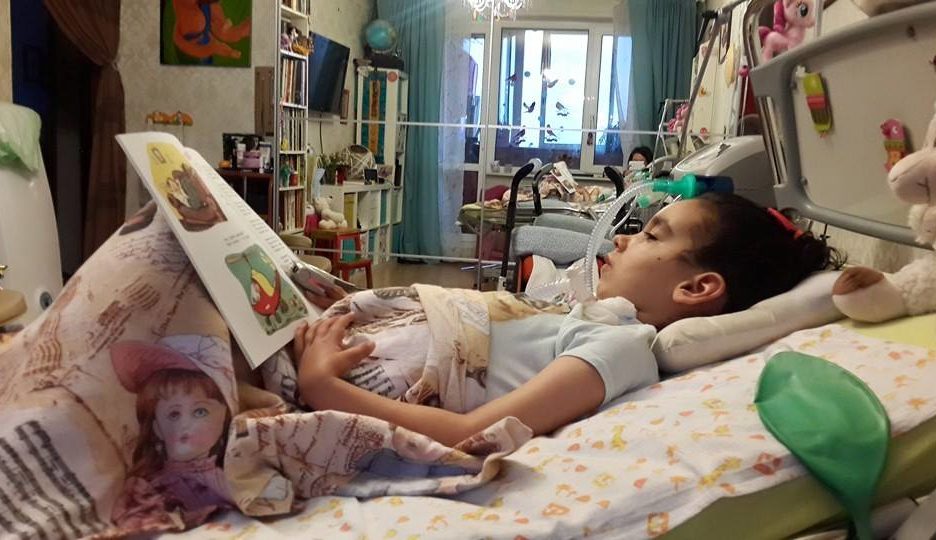
Алина
В отделении Алине начали постепенно снижать поступление кислорода, чтобы она дышала сама. Но мокрота стала забивать дыхательные пути, а у нас не было откашливателя. Это происходило неожиданно и резко, дочка задыхалась, синела на глазах, но дважды мне удавалось справиться. На мой крик прибегали медсестры, начинали суетиться, не зная, что предпринять, а я у кровати ребенка и беспрестанно санировала, чистила, настраивала. До прихода дежурного доктора я уже самостоятельно успевала нормализовать ситуацию.
На следующий день нас пришла навестить моя мама, пообщалась, поиграла с внучкой и собралась уходить.
– Молочка дайте! – попросила Алина. Мама пошла наливать молочко, а я сижу на стуле и вижу – начинается та же история, дочка стала задыхаться, синеть, я ее схватила, перетащила на кровать, где у нас стояло оборудование. Начинаю опять делать то, что обычно делаю, и в какой-то момент понимаю, что у меня не получается, мои действия не приносят результата. Дочка уже без сознания, я понимаю, что все – кажется, это настоящий конец, наклоняюсь к уху и шепчу прощальные слова, хочу, чтобы последнее, что она услышит, было самым прекрасным и самым-самым важным.
Вокруг носятся медсестры, в ужасе Алинина бабушка, никто не знает, что делать. Вызвали дежурного врача, медсестра сует под руки одеяло, мы закутываем Алину в одеяло – я чувствую, что она уже не только не дышит, но и сердце не бьется, она синеет и кожа холодная. Мы бежим в другой корпус – в реанимацию. Я – уже простилась, но бегу – на автомате. На улице гололед, зима, медсестра держит меня за руку, чтоб не упала.
Открывается дверь реанимации, и ребенка забирают. Мы садимся перед дверью на лавочку, медсестра рыдает и говорит, что специально пошла в детское отделение, ведь дети не умирают. Я ее успокаиваю и думаю, как там мама, наша бабушка, не нужна ли ей медицинская помощь. То, что происходит за дверями реанимации – от меня не зависит, я сделала все, что могла. И это на удивление помогает смириться. То, что больше от тебя ничего не зависит.
Через какое-то время вышел дежурный врач, сказал, что все плохо, но врачи пока еще работают, ничего сказать не можем, ждите. Еще спустя некоторое время сообщили, что они ребенка оживили. Они реанимировали ее 30 минут, – в общем-то, можно было ставить клиническую смерть и дальше не проводить реанимационные мероприятия на фоне основного диагноза.
Я до сих пор не знаю, что было бы лучше – остановить попытки реанимировать ребенка с неизлечимым диагнозом, у которого перестало биться сердце, или продолжать это делать, с учетом последствий, к которым это привело и о которых все прекрасно всё понимали. Я не могу винить врачей за то, что они сделали свою работу, а не дали ребенку спокойно умереть. Это мой ребенок, я ее люблю, мне важно, что она рядом. Но, скажем, мне затруднительно испытывать большое чувство благодарности: сложно принять то качество жизни дочки, которое мы имеем вот уже шесть лет.
Нужны ли были реанимационные меры для самой Алины? Это тот вопрос, на который у меня нет ответа.
Мне не пришлось выбирать, я не знаю, что чувствуют родители, которые сегодня делают этот выбор – ехать в реанимацию в такой ситуации или двигаться паллиативным путем, то есть заранее знать, что наступит такой момент, когда ребенок не будет справляться и родители облегчат ему страдания, но не будут реанимировать и дадут уйти в тот момент, когда он наступит. Мне не пришлось его делать самой, за меня его сделали, поэтому мы живем с тем, что случилось.
Последствия тридцатиминутной реанимации были серьезными – к спинально-мышечной атрофии у нас добавилось серьезное повреждение головного мозга после перенесенной гипоксии, вместо общительного и умненького ребенка ко мне вернулся ребенок с расфокусированным взглядом, который не может реагировать ни на что, кроме болевых ощущений. Сегодня Алина живет на аппарате искусственной вентиляции легких, может сказать «да/нет», она может показать, что ей что-то не нравится, выражением лица, то есть мимика более-менее сохранилась, может узнать свой/чужой и выразить как-то интерес. Но той радости жизни, жажды общения – нет. Мне хочется думать, что повреждение ее мозга таково, что она сама не отдает себе отчет в своем состоянии, и не помнит, как было раньше, и не страдает от того, что все эти шесть лет ничего не может. Иначе ей было бы тяжелее осознавать это. Но так ли это, боюсь, мы никогда не узнаем: она не может сказать или показать.
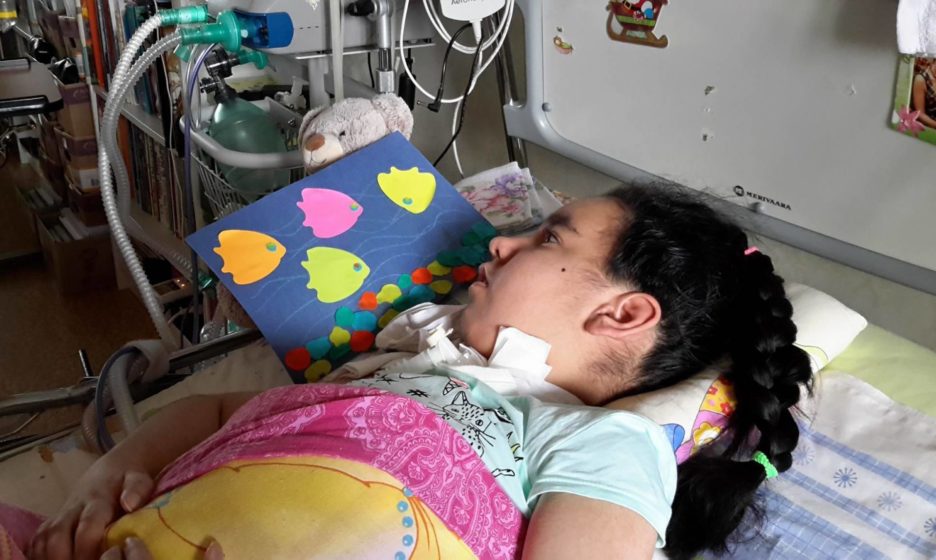
Алина
Новая реальность – не только СМА, но повреждение головного мозга на аппарате ИВЛ
У нас не было проблем с допуском в реанимацию, как только ребенка стабилизировали, нам разрешили зайти, объяснив, что мы там увидим, что ситуация тяжелая, в ближайшие дни что-то будет ясно, выживет – не выживет, и что вообще будет происходить в дальнейшем. Нам попался очень хороший лечащий врач, которая очень жестко, но очень мудро и правильно нашла слова, которые дошли до нас в этой ситуации. Все четыре месяца мы приходили в реанимацию и никто нас никогда не прогонял, как и следующие два в другой больнице. И врачи были открыты, отвечали на вопросы. За это время мы видели и скандалы, и неадекватное поведение родителей, но все, кто вел себя адекватно и спокойно, не имели проблем с допуском.
Каждый день, без выходных, полгода я ездила в больницу и привыкала к новой реальности – у меня ребенок не только со СМА, но и с повреждением головного мозга на аппарате ИВЛ. С первых же дней новой реальности встал вопрос – мне нужно забрать ребенка домой, как это сделать? К счастью, врачей не пришлось убеждать, что это возможно – в Москве уже были такие случаи.
Я обратилась в фонд «Вера» за помощью в покупке аппарата ИВЛ. Это был 2014 год, и аппараты ИВЛ дома еще не были так распространены, мало кто понимал, как вообще все делается. В фонде мне сказали, что аппарат купят, нужно только написать, какой конкретно, с какими расходниками и так далее. В больнице врачи помочь не могли – у них более сложное оборудование для стационара.

Зато очень помогли родители детей со СМА, которые уже были в тот момент на ИВЛ, из регионов, из Москвы, я ездила к ним в гости, смотрела, как это устроено, они присылали свои списки оборудования. Это звучит довольно просто, но по факту, когда тебе присылают список, в котором написано: «линия проксимального давления», количество штук и какие-то циферки, ты понятия не имеешь, что это такое. При этом порядка 50 позиций в одном списке и все вот с такими непонятными названиями, ты не понимаешь, что это за трубки, а списки, присланные мамами – разнятся и тебе надо их сопоставить и соединить в один, но как это сделать? Я пошла за помощью к Ксении Ковалёнок – тогда она была руководителем детской выездной паллиативной службы, а сейчас – главврач медицинского центра «Милосердие». Четыре часа мы с ней сидели, сверяли списки и в итоге составили некий обобщенный список, который передали в фонд «Вера».
С тех пор мы живем дома и в больницы ездим крайне редко, в основном на обследования. Пару раз ездили, когда Алина сильно заболела, но убедились, что, кроме рентгена, больше нам там ничего предложить не могут, а условия менее удобные, чем у нас дома: оборудование наше и все равно привозится с собой.
Когда мы забрали Алину, как раз многие родители, в том числе по публикациям в СМИ, поняли, что с детьми на ИВЛ можно ехать домой, и почти все они стали обращаться в фонд «Вера» к Лидии Мониаве. Получилось так, что у Лиды практически еженедельно был сбор на перевод очередного ребенка домой по всей стране. Лида написала пост, что ситуация с аппаратами ИВЛ сложная, и если в реанимации всех обеспечивают аппаратами, то почему не обеспечивают дома, ведь в целом это будет дешевле для государства. У нас нет ресурса, мы задыхаемся, постоянно собирать такие деньги. Родители, объединяйтесь и донесите до государства мысль о необходимости обеспечения аппаратами ИВЛ и расходниками к ним на дому.
Я написала Лиде, что здорово было бы создать родительскую ассоциацию, которая бы занималась этой темой, и готова в этом участвовать, но не хотела бы все тащить на себе. Мне дали список семей фонда на ИВЛ дома, и я обзвонила всех, в радиусе 300 километров от Москвы. Из 29 человек, которых мы обзвонили, на первую встречу пришло 11 человек – у 10 были дети со СМА, на третью встречу пришло уже четыре человека. Но мы все равно решили создавать ассоциацию по спинально-мышечной атрофии, ведь мы разбираемся именно в этом вопросе. Если мы сможем «пробить» аппараты ИВЛ для больных со СМА, то и для других алгоритм будет работать так же.
Мы много работали с 2014 года и с Нютой Федермессер, с фондом «Детский паллиатив», с Министерством здравоохранения, со многими другими по вопросу ИВЛ. Результат есть, не такой, как хотелось бы, но все же. Если раньше мы вынуждены были все ИВЛ покупать за собственный счет, то сегодня есть все-таки возможность – она ограниченная, не очень удобная, но она есть – предоставления оборудования от государства.
Мероприятие фонда «Школа СМА»
Сегодня необходимое для вентиляции легких на дому интегрировано в паллиативную службу, и ребенок может получить условно паллиативный статус, обратиться с заявкой в свою службу в регионе, выделяются субсидии на оснащение выездных служб, в том числе на оборудование для передачи на дом пациентов. Это занимает, как правило, месяцы, что плохо, потому что в ситуации, когда оно нужно, как правило, вчера, это долго. Но, во всяком случае, возможно. Тем не менее, некоторые регионы все еще сопротивляются, нет каких-то внутренних приказов, по которым они могут передавать оборудование, не готова документация. Причем два года эта программа уже работает и до сих пор пациенты слышат от чиновников: «Это невозможно, обращайтесь в фонды». Но есть регионы, где это прекрасно работает, без проблем, хотя и не быстро.
Второй минус – не только паллиативные пациенты нуждаются в ИВЛ. Есть большая группа пациентов, которые не относятся к статусу паллиативных, есть шанс их вылечить, условно, но это занимает время, и на какой-то длительный период, например на год, или на два, или на три, им необходимо оборудование, пока не разрешится та ситуация, в которой они на сегодня находятся.
Сегодня у больных со СМА появилась возможность получения патогенетической терапии (т.е. воздействующей на механизмы развития заболевания), это прорыв последних лет. И для них остается вопрос, могут ли они быть одновременно паллиативными, то есть с исчерпанными возможностями радикального лечения, патогенетического лечения, и при этом получать терапию. А если лечатся, то, выходит, не могут получить аппарат ИВЛ. То есть выбор – либо лечиться, либо дышать? У нас многие пациенты сегодня боятся и отказываются получать оборудование от государства, несмотря на критическую нужду в нем, потому что не решаются оформить паллиативный статус из-за риска не получить лечение.
С моей дочкой мы сделали много ошибок на своем пути, потому что не было информации, не было возможностей, не было поддержки. Я точно знаю, как не надо, и в своей работе иду от обратного.
Наш фонд вырос из идеи ассоциации по ИВЛ и постепенно начал разрастаться. Мы – одновременно и фонд, и пациентская организация. Это дает нам возможность запускать определенные проекты по помощи пациентам и – одновременно – представлять интересы пациентов, когда они присоединяются к нашей работе и защищают свои интересы сами. Потому что давать просто рыбку я считаю неправильным – удочка надежнее. Она позволяет любой из наших семей быть или стать независимой от фонда и его помощи, научиться всему и уже предлагать свою помощь другим, а не быть «подопечным» (я не люблю это слово), то есть нуждаться в опеке.
Море бумаг и врач, не решающийся выписать лечение
Наша задача – адаптировать семью к жизни с диагнозом – с этим конкретным диагнозом – в нашей стране. С нашими законами, с нашей правоприменительной практикой, с нашими особенностями и нюансами – научить ее жить самостоятельно. Когда у нас появляется семья, где ребенку поставили диагноз, мы стараемся ее подхватить в этот тяжелый период и посмотреть, объяснить, какое-то время поплыть с ней вместе. А дальше – свободное плавание, но эта семья знает, что в любой момент может позвонить нам потом, обратиться, и мы поддержим. Но в целом мы не можем нести на себе всех – у нас 5 сотрудников и 800 семей. При этом 5 сотрудников не только на работу с семьями, но и на проекты, связанные с развитием системной помощи – вообще на все, на что мы замахнулись в фонде.

Ольга Германенко на мероприятии «Школа СМА» в Екатеринбурге
Если человек хочет, чтоб ему все принесли на блюдечке с голубой каемочкой – это, к сожалению, не к нам. Нам важно, чтобы семья вкладывала ресурсы в решение своих проблем, училась жить в ситуации тяжелого диагноза, а не просто «одаривать» и «решать все» за семью.
Да, иногда бывает, что просто нужна какая-то экстренная покупка чего-то, и это работает. Но я не верю, что покупки – это достаточный и единственный вид помощи, который нужен семьям. Их должен кто-то научить, их должен кто-то вести с собой рядом. Мы для себя выбрали эту нишу. Есть организации, которые занимаются исключительно адресной помощью, покупками и не сопровождают далее семьи, и это тоже очень здорово, потому что мы очень хорошо можем распределить между собой виды помощи.
У нас иногда бывает какая-то острая потребность в сборе, а мы сейчас не собираем на детей адресно крупные суммы, просто не тянем. И важно, что по нашей экспертизе сбор берут другие фонды. И к нам обращаются другие организации за экспертизой по случаям с детьми со СМА, что можно сделать в этой ситуации, правда ли нужна такая помощь.
Сегодня я не представляю свою жизнь без фонда, понимаю, как он необходим. Но, оглядываясь назад, думаю, что не организовала бы его, если бы тогда, в 2014 году знала, что для того, чтобы делать какие-то полезные вещи, нужно такое количество бумаг, что на каждое минимальное движение внутри организации, на каждое дело фонда нужно написать, и написать верно, с опорой на наши запутанные и иногда противоречивые законы, пачку бумажек, просто чтобы были. И что даже если у тебя есть финансы, существует множество ограничений, почему ты их не можешь потратить на что-то полезное, что столько налогов и что условная зарплата сотрудников 50 тысяч рублей будет в реальности обходиться тебе в фонде практически в 70 тысяч. Если бы я все это знала, то, возможно, искала бы варианты присоединиться к какой-то действующей организации со своим отдельным проектом и занималась бы исключительно им, сняв необходимость тратить время на кучу никому не нужных бумаг, отчетов, программ, актов, открывающих и закрывающих документов.
Сложно не только из-за множества бумаг. Бывает непросто и с родителями пациентов. Нет, мы не ждем от них благодарности, но порой человек просит помочь, а потом предъявляет претензии, что не так помогли или мало помогли. Нередко родители говорят: «Нам кажется, вы должны еще заниматься вопросами, например, сиделок. А еще вам следует работать над тем, чтоб нас на санаторно-курортное отправляли. А еще вот над этим, этим, закупать вот это». Я на это отвечаю: «Отлично, присоединяйтесь и развивайте это направление, которого вам не хватает!» На данный момент ресурсов не хватает, мы не беремся за какие-то новые истории просто потому, что сотрудники работают не по 8 часов, а по все 16, и я не могу себе позволить взвалить на них еще больше.
В какой-то момент, когда особенно устаешь и когда слышишь негатив от наших родителей, невольно задаешь себе вопрос: «А мне это зачем? Моему-то ребенку это не нужно, она скорее страдает от того, что мама круглосуточно не дома».

Ольга Германенко
Но ответа на вопрос «А мне это зачем?» я пока не нашла, а продолжаю работать, чтобы ни один родитель не оказался в той ситуации незнания, непонимания, куда двигаться и как помочь своему ребенку, в которой была я. Наверное, это и есть моя мотивация.
Важно, когда люди – нет, не благодарят, – а есть какая-то отдача. То есть спустя какое-то время человек просто пишет и делится, как и чем живет его ребенок, какими-то его успехами. Приятно, когда через год вдруг приходит письмо от кого-то с фото или видео и простым «а мы сегодня пошли в школу и у нас все хорошо». От такого человеческого общения становится тепло и появляются силы идти дальше.
За назначение дорогостоящего препарата по головке никто не погладит
Сегодня в мире есть уже два препарата для патогенетического лечения СМА, первый из которых появился примерно три года назад, в декабре 2016 года.
Именно этот, с уже почти трехлетней историей применения по всему миру, препарат наконец был зарегистрирован на территории Российской Федерации в августе 2019 года. Но, несмотря на регистрацию, и мне грустно об этом говорить, – сегодня еще ни один пациент не получил терапию за счет средств регионального или федерального бюджета. Наши больные сталкиваются с классической ситуацией, которая знакома огромному количеству пациентов с другими редкими заболеваниями, для которых требуются дорогостоящие препараты.
В нашем случае цена жизни и здоровья – это порядка 40 миллионов на первый год лечения и 20 на каждый последующий для каждого больного.
Да, цена высока, но это не «особый случай» на орфанном рынке, а «средний прайс» на препараты, в которых нуждаются люди с редкими заболеваниями, осложненный количеством редких пациентов со СМА в нашей стране. Сегодняшние возможности патогенетической терапии для пациентов со СМА могут радикально изменить ход заболевания, и время здесь критично – чем раньше мы начнем лечить, тем лучше будет результат от этой терапии. Если в течение первых недель жизни, до появления первых симптомов поставить диагноз (это возможно, например, с помощью неонатального скрининга) и начать терапию, что в сегодняшней ситуации практически невозможно (увы), то малыш сможет развиваться практически как здоровый ребенок, как показывают результаты многоцентровых исследований на пресимптоматических малышах со СМА.
Сегодня уже на этапе назначения препарата возникает проблема. Семьи по всей стране сталкиваются со сложностями, порой врачи в неформальном разговоре говорят, что не могут – дорого, ведь за назначение дорогостоящего препарата, который ляжет грузом на бюджет субъекта, по головке никто не погладит. Звучит, что нет опыта, что в нашем регионе вас все равно никто лечить не будет, и другие отговорки. Несмотря на это, пациенты постепенно получают необходимые назначения. Но даже если препарат выписан, им нужно пациента обеспечить.
Вторая проблема, с которой мы сталкиваемся ежедневно – это нежелание и невозможность регионов, на которые сегодня легли полномочия, обеспечить пациентов препаратами. В начале октября мы писали письма во все субъекты Российской Федерации от лица нашей организации для того, чтобы попросить предусмотреть бюджетные ассигнования на обеспечение пациентов лекарственной терапией. Самый положительный ответ звучал так: «В пределах выделенных на льготное лекарственное обеспечение средств мы рассмотрим возможность…» Самый популярный ответ – отсылки на то, что терапия не включена в льготные перечни или в стандарт по заболеванию. Ну а как она могла появиться в стандартах, если стандарты утверждены в 2012 году, когда даже самой терапии в мире не было, и с тех пор не пересматривались. Пишут, что «ждут разъяснений из Минздрава России»… Да, Минздрав России тоже работает над этим вопросом, но пациентам, у которых уже сегодня есть право и законодательством определенная возможность лекарственного обеспечения, ждать не могут. Каждый день – это навыки, это возможности, это жизни.

Ольга Германенко
Действительно, для регионов это довольно сложная задача, просто в силу количества пациентов со спинально-мышечной атрофией в стране, это практически полмиллиарда рублей только на СМА в регионе. Единственный выход из этой ситуации видим в централизации закупок препарата из федерального бюджета, для того чтобы была возможность быстро, стабильно и своевременно помогать пациентам со спинально-мышечной атрофией.
Опять же, самое здравое из того, что прислал один из регионов: «Мы направили запрос на выделение субсидий и запрос на включение заболевания в программу с федеральным финансированием».
А пока, повторю, даже те пациенты, которые получили назначения, не получают лечение, слышат в итоге лишь отказы. У нас складывается ощущение, что ищутся поводы для того, чтобы не лечить, не выделять денежные средства, не закупать лечение для пациентов. И это не просто печалит. Только за ноябрь у нас погибло семь пациентов. Каждая неделя уносит одну-две жизни, при том, что есть препарат, который может это предотвратить.
У нас нет возможности «идти на попятную» и ждать. Ситуация действительно острая, но наши дети и взрослые со СМА – нуждаются в решениях как можно скорее, точнее, еще вчера.
Фото: Сергей Щедрин, Olga Germanenko / Facebook