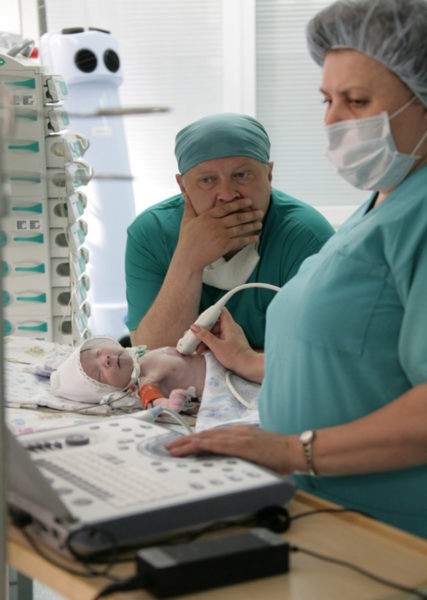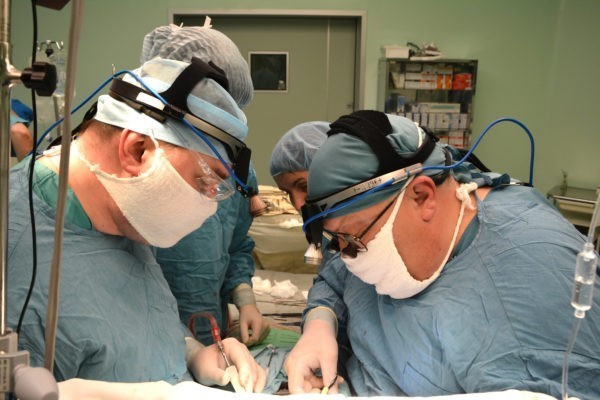
«Дюймовочка» весом в полтора килограмма родилась в Ноябрьске. У нее был диагностирован тяжелый врожденный порок сердца – коарктация (непроходимость) аорты. Кровь не поступала в нижнюю половину тела, сердце работало с огромной нагрузкой. Ребенок мог умереть в любую секунду, поэтому новорожденную привезли в Тюмень, где детский кардиохирург Кирилл Горбатиков сотворил чудо, выполнив резекцию непроходимого участка. Сейчас девочка здорова и чувствует себя хорошо.
Кирилл Горбатиков – доктор медицинских наук, профессор, заслуженный работник здравоохранения Тюменской области, сердечно-сосудистый хирург высшей категории, заведующий кардиохирургическим отделением №2 ОКБ №1. Этот врач разработал несколько методик, которые помогают «отремонтировать» маленькие сердца, спас тысячи детей.
«Взрослый» врач ничего не понимает в детях
– Расскажите, чем отличаются взрослая и детская сердечно-сосудистая хирургия? Кого сложнее оперировать – взрослых или маленьких пациентов?
– Пожалуй, их объединяет только название – сердечно-сосудистая хирургия. Детская кардиохирургия и взрослая кардиохирургия – это две разные области медицины с совершенно разными подходами, операциями, диагностическими аспектами. Да, где-то они пересекаются, например, когда ребенок становится подростком и ему нужна замена своего сердечного клапана на искусственный. В возрасте 17 лет 11 месяцев и 26 дней пациент еще считается ребенком, а через четыре дня формально он становится уже взрослым. Но дети – это не маленькие взрослые.
Сегодня в России нет специальности «детская кардиохирургия». Парадоксально, специальности такой нет, а в Москве, Санкт-Петербурге, Краснодаре, Красноярске есть должность «главный внештатный детский сердечно-сосудистый хирург». Объясняется это тем, что детская кардиохирургия – совсем другая область медицины, и специалист, который занимается взрослыми пациентами, ничего не понимает в детях.
Тем более, детская хирургия в настоящее время значительно расширила рамки в сторону новорожденных детей до 28 дней либо детей до одного года жизни. Подавляющее число пороков – до 90% – должно быть скорректировано именно в этом возрасте. Не более 10% пороков корректируется в более старшем возрасте, или же подросшим детям хирургическое вмешательство проводится поэтапно: новорожденному сделали одну операцию, он стал старше и ему нужна другая, ну и так далее.
Грешно спрашивать специалиста, который всю жизнь занимался ишемической болезнью сердца и приобретенными пороками сердца, что же делать с новорожденным ребенком до 28 дней, скажем, с гипоплазией левых отделов сердца. Естественно, «взрослый» специалист этого не понимает.
К тому же сегодня в каждой области человеческих знаний уже накоплен такой объем, что он и не должен этого понимать, иначе у него голова разорвется от информации, от всего того, что объединено под понятием «сердечно-сосудистая хирургия». Поэтому во многих регионах должен быть главный внештатный детский сердечно-сосудистый хирург, который бы полностью курировал эту тему от начала до конца.
– Какую операцию кардиохирург может считать удачной?
– Подчеркну, что речь идет о радикальных операциях, а не о паллиативных. Во-первых, самое главное – это спасение жизни. Во-вторых, операция должна быть сделана таким образом, по такой методике, что качество жизни ребенка, когда он вырастет, не должно отличаться от качества жизни здорового ребенка без проблем с сердцем.
Но, повторюсь, речь идет о хирургических вмешательствах, когда сделали операцию и получили нормальное здоровое сердце. Но есть группа пороков – например, гипоплазия левых отделов сердца, различные варианты единственного желудочка, то есть когда полсердца нет и мы его никогда не вырастим. В подобных случаях операции носят паллиативный характер, это так называемая гемодинамическая коррекция, когда мы пытаемся перенаправить потоки крови, чтобы они были похожи на потоки крови у здорового человека. Эти дети никогда здоровыми не будут, здесь вопрос о качестве жизни, скорее философский. Радикальные же хирургические коррекции должны быть сделаны такими руками, по такой методике, чтобы у ребенка в дальнейшем не было проблем со здоровьем. Вот это и есть удачные операции.
– В каких случаях вы можете отказаться проводить хирургическую коррекцию?
– Среди пациентов есть дети, имеющие целый ряд генетических заболеваний. И мы прекрасно понимаем, что этот ребенок в силу генетических отклонений не переживет возраст в один-полтора года, потому что его организм сформирован неправильно. И, наверное, даже не по-божески где-то, на мой взгляд, делать операции на сердце такому ребенку, давать родителям какую-то надежду, что он проживет на три месяца дольше.
Есть пациенты среди новорожденных детей, у которых сопутствующая патология настолько тяжела, что операция на сердце убьет ребенка с огромной долей вероятности. Либо у ребенка идет тяжелый инфекционный процесс, и, конечно, сначала нужно всеми силами избавить его от инфекции и уже потом заниматься сердцем.
С начала этого года прошла целая череда детей с практически нефункционирующими в силу различных причин легкими, где моментально присоединилась инфекция. Мы потратили огромное количество сил и времени, чтобы подлечить этих детей. И пока не привели в относительно нормальное состояние их легкие, операцию на сердце было делать нельзя – мы бы убили детей.
Я всегда говорю, что если бы у наших маленьких пациентов были проблемы только с сердцем, детские кардиохирурги были бы самыми счастливыми людьми на Земле, а детские кардиологи – самыми ленивыми докторами в мире. Потому что, к сожалению, сейчас встретить здорового доношенного ребенка только с пороком сердца получается крайне редко. Получается, болеет все – легкие, почки, головной мозг. Лечат ребенка, а не сердце. Отдельно прооперированное сердце – это лишь небольшой этап в последующем длительном и тяжелом лечении.
– Детей с врожденными патологиями сердца сегодня стало больше? Какие современные технологии используются в лечении таких пациентов?
– Да, таких пациентов в России стало больше, например, по сравнению с 90-ми годами. В начале нулевых очень серьезный скачок претерпела неонатология – наука о выхаживании новорожденных. И если раньше такие дети просто не доходили до отделения кардиохирургии, быстро умирали в роддомах, больницах, то сегодня их научились выхаживать, лечить и доводить до кардиохирурга.
В самом начале было очень тяжело доказать, что нужна отдельная детская кардиохирургия. Раньше это было несколько коек в одном общем взрослом отделении. Говорить об уровне и о качестве проведенных операций не приходилось. Была одна огромная реанимация, где лежали вместе и взрослые, и дети. Представьте, лежит взрослый пациент после тяжелой операции на сердце и лежит маленький ребенок после такой же тяжелой операции. Давайте угадаем, кто умрет первым? Ребенок просто погибнет от инфекции.
Чтобы помогать таким детям, было создано наше отделение детской кардиохирургии на базе Тюменской областной многопрофильной больницы – оно стало вторым в России. Первое было открыто в Детской городской больнице №1 в Санкт-Петербурге. По образу и подобию мы воссоздали отделение в Тюмени. И только потом они открылись в Екатеринбурге, Нижнем Новгороде, а потом уже появились федеральные центры. Раньше уделом детских кардиохирургов были институты – Центр сердечно-сосудистой хирургии имени А.Н. Бакулева в Москве, Национальный медицинский центр имени академика Е.Н. Мешалкина в Новосибирске, Но, конечно, во-первых, институты не могли покрыть потребности страны, какими бы мощными они ни были, а во-вторых, есть дети, которые просто туда не доедут.
В федеральных кардиохирургических центрах изначально было запланировано отделение хирургии врожденных пороков сердца. И как раз к планированию и проектированию этих отделений привлекали меня в том числе, как члена профильной комиссии Минздрава РФ по вопросам сердечно-сосудистой хирургии. Какая планировка, сколько коек и так далее. Мы, конечно, велосипед не изобретали, и я это не придумал сам, а видел во время длительной стажировки в США в Калифорнии.
Самому маленькому пациенту было 4 часа от рождения
– Сколько операций на детском сердце в вашем отделении проводится ежегодно? И сколько операций сделали лично вы за все время вашей практики?
– За год в нашем кардиохирургическом отделении проводится 130-140 операций с искусственным кровообращением. Всего проводится порядка 350-400 операций за год. Я же начал оперировать детей самостоятельно, получив статус хирурга с правом принятия самостоятельного решения, с 1998 года. Всего сделал около 3 тысяч операций.
– А помните самую тяжелую свою операцию?
– Да, помню, сложные операции остаются в памяти надолго. Этот ребенок жив-здоров. Тогда же это была первая подобная операция у новорожденного в Тюменской области. Пациенту было 14 дней, у него был сложный порок – транспозиция магистральных сосудов с дефектами желудочковой перегородки и с тяжелым стенозом легочной артерии. Первая операция была сделана в 14 дней, следующая – в 10 месяцев, затем в 5 лет, в 12 лет, и последняя операция была в 16 лет. Надеемся, что уже окончательная. Сегодня подобные хирургические вмешательства являются рутинными.
– Какой из ваших пациентов был самым маленьким по возрасту и по весу?
– Самый маленький пациент по весу – 800 граммов, у него был диагностирован огромный открытый артериальный проток. Мы сделали небольшой разрез, поставили клипсу на проток. Для ребенка это была серьезная операция, но он выздоровел.
Самому маленькому пациенту по возрасту было 4 часа от рождения. Мы узнали о его пороке еще при внутриутробном обследовании, когда он родился, его обтерли и сразу привезли к нам.
Прошло уже более пяти лет, растет милая девочка.
– Вы часто ездите в другие регионы, чтобы проводить там операции. Какая в этом необходимость?
– Время великих гениальных хирургов прошло в России еще, думаю, в начале 2000-х. Сейчас те специалисты, которые занимаются детской кардиохирургией, а их на самом деле немного – 15-20 человек, друг друга знают, близко общаются. У кого-то что-то получается лучше в определенной области. Кто-то это еще не делал, но хочет попробовать. Так что выезжать в регионы для обмена опытом – это принятая практика как в нашей стране, так и за рубежом.
Недавно я получил приглашение в Морозовскую детскую городскую клиническую больницу в Москве. Там лечится тяжелый ребенок с воспалительными изменениями аортального клапана. По публикуемым данным, я вхожу в пятерку в России, у кого есть максимальный опыт и хорошие результаты по пластическим операциям на аортальном клапане у детей, которые являются достаточно новыми в нашей стране. Поэтому меня пригласили, и это для меня большая честь.
Мы дружим с академиком Рубеном Мовсесяном, заведующим отделением кардиохирургии городской больницы №1 Санкт-Петербурга. Бывают крайне редкие пороки, которые я, возможно, никогда в жизни не встречу. А он их видел, скажем, два или три. И это как раз то общение, которое обогащает. Недавно позвонил и пригласил поделиться опытом профессор Михаил Абрамян, руководитель кардиохирургической службы Морозовской детской больницы. Конечно, я с удовольствием поеду.
Периодически поступают предложения из Казахстана. Мы долго и плодотворно сотрудничаем с этим государством с 2001 года. Приложили большие усилия, чтобы там появилась детская кардиохирургия, за это я получил государственную награду от бывшего президента Казахстана.
Как вообще можно отказать в помощи? Просят ведь не деньги в долг, а помочь ребенку.
– Легко ли взаимодействовать с родителями детей? Какого поведения ожидаете от них?
– К сожалению, родители не всегда адекватно воспринимают информацию. Можно сто раз говорить, предупреждать, что оперировать рискованно, опасно, но если ничего не делать, то это 100-процентная смерть в течение ближайших недель, выживших не бывает. Но когда ребенок после операции погибает, родители говорят: «Как это случилось, мы же вам привезли здорового ребенка, а вы его убили».
Наше общество не совсем понятно сейчас относится к докторам, поэтому такое бывает очень часто. Формируется потребительское отношение к медицинским работникам, а руководство на самом высоком уровне этому способствует.
Оказывается, сейчас мы оказываем медицинскую услугу, а я все-таки воспитывался и учился у старых профессоров, которые докторами прошли войну. Не надо путать услугу со служением, мы не оказываем услугу, мы служим, это разные вещи. Но сверху решили, что мы стали сферой услуг. И когда все хорошо – проблем нет, а если что-то не так или кажется, что не так, это тут же повод для судебных разбирательств.
Естественно, не ошибается тот, кто ничего не делает. Вот доктор, который не оперирует, у него не будет никаких осложнений, идеальный хирург.
Сегодня в стране возникает ситуация, при которой доктора просто будут бояться сделать лишнее движение. По закону ведь очень легко отказать в операции. Можно найти тысячу и одну причину, и все они будут законны, но не с точки зрения морали.
Не дай Бог что-то случится – затаскают по судам. Ладно, Тюмень никогда не была «красным» городом, а в Рязани и Твери еще и посадить могут.
Даже если сгоряча посадили, годик продержали, выпустили. Ну а кому из врачей это надо? В неприятную статистику попадать никому не хочется. Поэтому у тех докторов, которые еще морально не окрепли, еще учатся, становятся высокими профессионалами, я в глазах читаю сомнение – шеф, куда вы лезете, зачем вам это надо. Риск колоссальный. Например, из 10 прооперированных пациентов с тяжелейшими пороками, грубо говоря, четверо выжили. Из категории «приговоренных» они стали полноценными людьми. Остальные умерли – такова статистика, есть целая группа пороков, где летальность даже на хваленом Западе достигает 30-40%. Кто-то из родителей это поймет, а кто-то решит заработать денег.
Кто-то оперирует так, что летят инструменты и кровь на потолке
– Почему решили стать врачом? Как поняли, что хотите заниматься детской кардиохирургией?
– Решил стать врачом, потому что так захотел мой отец. Ему 89 лет, он жив-здоров, заслуженный нефтяник Тюменской области, уважаемый человек. Я мечтал быть ихтиологом, разводить рыб, заниматься проблемами Мирового океана. Дома до сих пор лежит полное собрание сочинений Жака Ива Кусто. Так что я серьезно шел к будущей профессии. Но как-то в руки мне попалась книга, которая изменила мою жизнь. Называется она «Мысли и сердце», а написал ее известный врач, хирург Николай Амосов. Я и сейчас периодически ее перечитываю, чтобы не стать эдаким профессором «батенька, это интереснейший клинический случай», чтобы не скатиться в эту сторону, не стать драконом – повелителем судеб, для меня это очень страшно.
И вот, прочитав «Мысли и сердце», я решил, что однозначно стану кардиохирургом и именно детским. В школе я учился хорошо, на четверки, но вступительные экзамены – физику, химию, математику, биологию сдал на «пять», сочинение только написал на четверку. Я сознательно с восьмого класса ходил к репетитору по физике, потом полгода перед поступлением – к репетитору по химии. Было огромное желание поступить в медицинский.
Во время учебы в ординатуре я понял, что детская кардиохирургия – это та область, которая абсолютно непонятна, в отличие от взрослой кардиохирургии. Почему с одним и тем же диагнозом одного ребенка выписывают, а второго везут в операционную? Если взрослые кардиохирургические операции – типовые, начиная с 80-90-х годов, то детская кардиохирургия – самая динамично развивающаяся. В книжках 15-летней давности описан ряд пороков с пометкой «хирургическая коррекция невозможна», а сейчас для нас это рутинные хирургические вмешательства. Появляются, разрабатываются методики, которые раньше считались невозможными технически, их нельзя было сделать руками.
Как говорит один из моих учителей, профессор Алексей Ким, заведующий отделением реконструктивной хирургии новорожденных и детей первого года жизни с врожденными пороками Центра сердечно-сосудистой хирургии имени Бакулева, нет невыполнимых хирургических задач, есть простые хирургические приемы.
– А помните свою первую операцию?
– Первые восемь лет я оперировал взрослых. Конечно, помню первую операцию. У пациента был тромб, я его убрал, получилось хорошо. Мне ассистировал известный сердечно-сосудистый хирург Виктор Бузолин. Он сказал: «Ну вот, родился». Я шучу: «Что, тромб родился?» – «Нет, – отвечает, – кардиохирург родился».
– У вас в операционной звучит классическая музыка? Не мешает сосредоточиться такое сопровождение?
– В операционной существует некий фон, аура. Это 15 человек, как корабль с капитаном, которые работают в слаженном режиме, когда можно все по глазам понять. И если в операционной будет обстановка нервозная, то ничего хорошего из этого не выйдет. Идею музыкального сопровождения я подсмотрел у хирурга Рената Акчурина. У него в операционной всегда играла тихая и спокойная музыка, что-то из Верди, тихого Моцарта, Чайковского. Музыка, настраивающая на спокойную и уверенную работу.
Кто-то оперирует так, что летят инструменты, вечный подвиг, кровь на потолке. А кто-то опустил руку в рану и без резких движений все сделал быстро. Чем больше дергаешься, тем дольше оперируешь, а в наших операциях время играет огромную роль – счет идет на минуты. Твои движения внешне неторопливые, плавные, но нет ни одного лишнего. Получается в разы быстрее. Музыка этому способствует, как и общему настрою команды.
– Бывает, что во время операции что-то пошло не так? Как часто приходится принимать экстренные решения, менять тактику?
– К сожалению, да. Мы оперируем очень сложные, так называемые комбинированные, пороки сердца. Но иногда все-таки качество диагностики на существующем этапе не дает стопроцентной информации. Как это ни печально звучит, принцип «откроем – посмотрим» иногда неприятно срабатывает. Но все развивается, как и диагностика. За рубежом 3D-принтер делает сердце в натуральную величину, и хирург на нем может отрепетировать операцию ребенку, который завтра пойдет в операционную. У нас пока такого нет, но надеюсь, что доживу.
– А экстремальные ситуации во время операций случаются?
– Сплошь и рядом. Мы много работали в Казахстане, с 2001 года по 2014 год прооперировали там порядка 800 детей. Там то электрощиток загорится, то аппарат искусственного кровообращения встанет, и насос надо вручную крутить. Многое довелось увидеть.
– Вы еще и с парашютом прыгаете? Зачем вам такое экстремальное хобби?
– На данный момент у меня 1274 прыжка. Это эндорфины. Посмотрите на приземлившегося парашютиста – лицо совершенно счастливого ребенка, он жив, спасся. Есть в этом и моральная составляющая – если ты берешь на себя право рисковать чужой жизнью, то умей рисковать и своей, походи по лезвию ножа и посмотри, что это такое. И еще – чтобы не терялось трепетное отношение к больному.
Пациент – это не «интереснейший клинический случай», это чья-то жизнь.
Как говорится, не люди гибнут, рушатся миры.
– Что для вас, как для врача, означают слова «жизнь» и «смерть»?
– Смерть – неизменный компонент жизни, к ней приходит любой живущий, не надо воспринимать ее как трагедию, я имею в виду долгую жизнь и тихую естественную смерть. Но что касается смерти неестественной – от болезни, катастроф, то это, конечно, трагедия, с которой надо бороться всеми силами и предотвращать. Это борьба, по сути, темного со светлым.
Елена Сидорова
Фото пресс-службы Тюменской областной клинической больницы №1
Фонд «Правмир» помогает взрослым и детям с врожденными и приобретенными пороками сердца получить необходимое лечение, в том числе доступ к малоинвазивным операциям на сердце. Помочь можете и вы, перечислив любую сумму или подписавшись на регулярное ежемесячное пожертвование в 100, 300, 500 и более рублей.