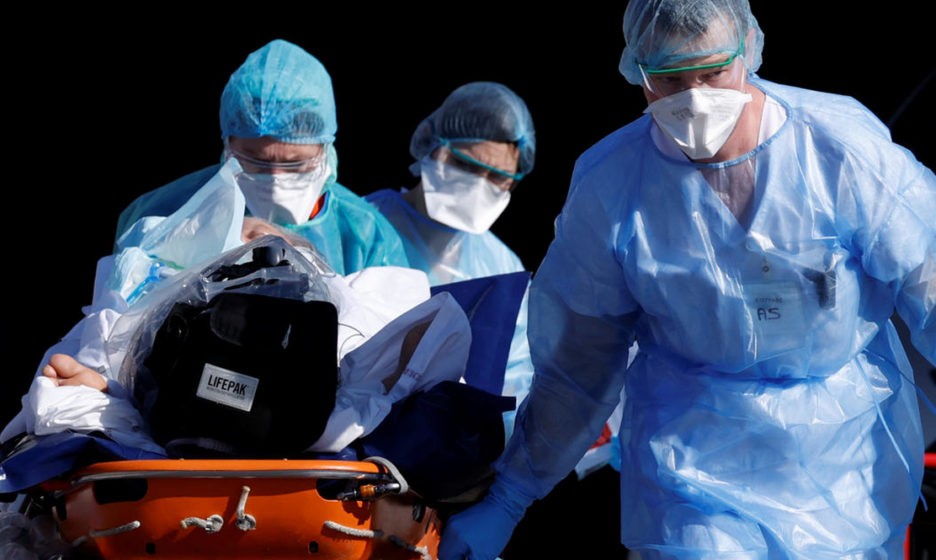
Врачи научились разговаривать не словами, а кодами. Код «синий», например, означает, что необходима консультация реаниматолога. Еще они научились общаться по рации и дежурить в защитных костюмах. Все остальное не изменилось: реаниматологи по-прежнему видят пациентов либо тяжелых, либо крайне тяжелых. И если слышат код, требующий экстренного перевода человека в реанимацию, бегут за ним сами.
Мы боялись, но у нас было время принять страх
— Ваши представления о коронавирусе изменились с того времени, когда вы впервые услышали о нем, когда началась эпидемия в Европе?
— Мне все было понятно еще по Китаю — это вирус, против которого у человечества нет иммунитета. И тогда я думал только об одном: дай Бог, чтобы в Россию коронавирус пришел позже, чем в остальные страны, когда на улице будет теплее и солнца больше.
У меня не было никакого оптимизма, что мы этого избежим. Врачи все прекрасно понимали — люди не отличаются друг от друга ничем, если брать биологию и медицину. Поэтому COVID-19 придет и к нам.
Страшно представить, что было бы с Россией, если бы после Китая волна эпидемии пришла не в Италию, Францию, Испанию, США, а к нам.
Мы боялись этого, но у нас было время, чтобы успеть этот страх принять. Я помню публикации итальянских врачей и то, как было безумно больно за них. В марте мы уже предполагали, сколько людей в России заболеет, кому мы сможем помочь, а кому не сможем. Мы думали и о том, сколько врачей и сестер заболеет в нашей стране. У нас было время на принятие, поэтому мы относительно спокойно в эпидемию вошли.
— Когда часть Пироговского центра перепрофилировали под эпидемию? Как происходил этот процесс?
— 27 марта стало известно, что часть Пироговского центра перепрофилируют под инфекционный госпиталь. И с 30 марта мы стали активно готовиться, чтобы открыться 3 апреля.
Мы понимали, что пациенты с COVID-19 потребуют особенных подходов. Например, до сих пор основным инструментом диагностики у врачей был фонендоскоп. Мы слушаем им легкие, проверяем адекватное состояние различных приборов, установленных пациенту. Мы не замечали, как много и часто фонендоскопом пользуемся, он для врача, как рука, как ухо.
Но по отношению к пациентам с COVID-19 не рекомендуется использовать фонендоскоп для диагностики. Во-первых, нежелательно к ним вплотную приближаться, во-вторых, мы же в защите, мы просто не можем фонендоскоп в уши вставить.
— И чем же вы заменили фонендоскоп?
— Нам пришлось переучиваться — вместо фонендоскопа пользоваться датчиком УЗИ-аппарата. Я уже года четыре выступаю на лекциях перед врачами, показываю картинку о том, что у врача современного вместо фонендоскопа висит датчик УЗИ.
УЗ-мониторинг дыхания — более точный. Это современная технология, к которой постепенно должен прийти весь мир. Мы думали, что понадобятся десятилетия, чтобы тотально всех на датчики УЗ перевести. Но будущее нас быстрее накрыло — теперь мы ходим с датчиками УЗ наперевес.
— А как выглядит мобильный аппарат УЗИ?
— Как ноутбук на стойке на колесиках. Врачи Пироговского центра — счастливые люди, сегодня у нас достаточно этой аппаратуры, ничего не пришлось закупать дополнительно.
Изначально Пироговский центр создавали с задачей искать новые технологии и адаптировать их к российской действительности (именно адаптировать, не все технологии возможно быстро перенести в Россию). А затем нужно распространять их, то есть максимально учить врачей по всей стране.
— В чем преимущества УЗИ перед фонендоскопом?
— Есть такие поражения легких, которые ушами на фонендоскопе не услышишь, но с легкостью увидишь на УЗИ. А каждый час на КТ пациента возить не будешь, ведь это исследование дает определенную лучевую нагрузку. Поэтому аппарат УЗИ — самая быстрая и эффективная диагностика при коронавирусе, позволяющая быстро увидеть изменения в легких.
Это были тренировки в боевых условиях
— Пришлось ли врачам получать какую-то дополнительную квалификацию, проходить обучение?
— Я сейчас с вами разговариваю, а на мониторе у меня — палата реанимации. Я вижу, что два пациента лежат на спине, два — на животе. Почему на животе? Это улучшает вентиляцию легких при их вирусном поражении.
И этому нам тоже пришлось учить врачей из нашей команды. Мы брали людей и поворачивали их в так называемую прон-позицию — на живот. И даже в бессознательном состоянии они у нас лежат на животе.
А теперь представьте — сейчас у меня лежит женщина весом 130 килограммов, ее надо каждые шесть часов переворачивать с живота на спину и обратно.
Это нужно делать так, чтобы не выдернуть все датчики, которые к ней подключены, не оборвать провода, не вырвать трубку интубационную из трахеи. Для этого нужен навык, нельзя просто подойти к пациенту и повернуть его.
— Учились на манекенах?
— Не только на манекенах, но и на людях. Да, да, брали больших людей, укладывали их на кровати и переворачивали аккуратно. Навык оказался не совсем обычный для нашей повседневной больничной жизни.
Извините, мне звонят по рации, я открою дверь.
Еще, кстати, нам пришлось учиться общаться по рации. И переговариваться кодами.
— Как и учиться работать в защитных костюмах, наверное?
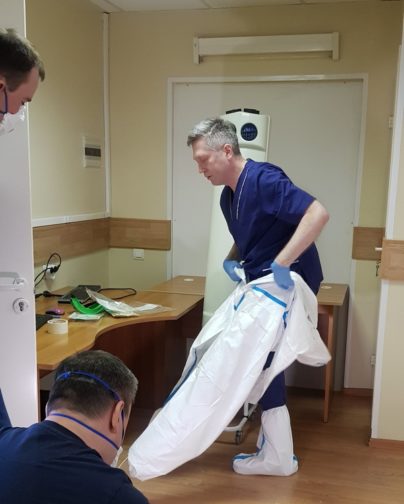 — Были опасения, что нам не удастся натренировать персонал. Средства защиты поступили к нам за 12 часов до времени «Ч». И мы с 8 утра 3 апреля были готовы войти в так называемую красную зону. Уже были оборудованы все санпропускники, но нужно было время на тренировку.
— Были опасения, что нам не удастся натренировать персонал. Средства защиты поступили к нам за 12 часов до времени «Ч». И мы с 8 утра 3 апреля были готовы войти в так называемую красную зону. Уже были оборудованы все санпропускники, но нужно было время на тренировку.
Нам дали три дополнительных дня — 3, 4, 5 апреля — мы тренировали персонал госпиталя: как правильно надевать и снимать защиту, как в ней работать, как маршрутизировать пациентов.
Пришлось учиться специальным методам интубации (установки трубки в трахею). Во время интубации идет большой выброс аэрозоля инфицированного, сейчас мы используем дополнительные средства защиты — короба для интубации, специальные видеоларингоскопы. В этом плане мы тоже счастливые люди, у нас есть видеоларингоскопы, у кого-то их просто нет.
— Трех дней хватило?
— Это были тренировки в боевых условиях. Но именно эти три дня позволили нам войти в достаточно ровный ритм. Я сегодня смотрю на свою команду, вместе с ними захожу в красную зону и вижу, что мы если не идеально, то слаженно работаем.
Шесть часов сна — мой единственный отдых
— Сколько длится смена в реанимации?
— Четыре часа. У нас дежурит одна суточная бригада, врачи которой сменяют друг друга каждые 4 часа. Я захожу всегда, когда необходима моя помощь.
У меня сейчас два рабочих места — маленький кабинетик перед входом в красную зону и рабочее место непосредственно в реанимационной палате.
— Во сколько начинается ваш рабочий день?
— Каждое утро я встаю в 6 утра. Рано утром, пока я нахожусь в чистой зоне, надо успеть прочитать анализы, оценить КТ, обсудить с клиническими фармакологами, с удаленными нашими консультантами, кого как лечить. Затем смена в красной зоне — работа в реанимации.
Возвращаюсь домой в полночь. Эти 6 часов сна — мой единственный отдых. Впрочем, иногда удается поспать семь часов. Пока мне хватает, дальше видно будет. Когда я не был дежурантом, мог заснуть на любом стуле. Знал, что во время дежурства, скорей всего, спать не буду. Самый частый вопрос, который я тогда слышал: «Как ты умудряешься заснуть через 30 секунд после того, как сел?» Но это особенности нашей профессии — любой перерыв использовать для сна.
А мои бойцы после суток дежурства еще двое отдыхают, пока есть такая возможность. Они устроили себе спортивный клуб, нагружают себя максимально физически, готовятся к нагрузкам. Когда есть немного времени, я к ним присоединяюсь.
— Сколько у вас мест в реанимации?
— 35 реанимационных мест, пока занято 18 коек, 13 человек находятся на ИВЛ (цифры на 13 апреля 2020 года). Наши палаты разделены на пациентов с подтвержденным ковидом и неподтвержденным.
Это все тяжелые пациенты, но пациенты с подозрением на COVID-19 быстро ухудшаются, буквально на глазах. Большинство из них поступают уже с тяжелой дыхательной недостаточностью.
— Насколько тяжело целый день проводить в респираторе, очках, костюме, который «не дышит»?
— Врачам-реаниматологам относительно «повезло» — они проводят в защите только четыре часа. Работать в этом целый день невозможно, максимум — 6 часов. Если дольше — это уже приведет к травматическим повреждениям кожи на лице. Первые два-три часа в защите, можно сказать, достаточно комфортно. Если очки не запотели, если ходить размеренно, глубоко не дышать, работать можно.
Но вы сами понимаете — пациенты разные бывают. И в других отделениях пациенты порой рвут на персонале защиту.
У некоторых нет понимания, куда они приехали. Они заболели, но еще не приняли свою болезнь. Такому человеку обидно, что доктор защищен, а он нет. Понятно, что к нам поступают в том числе и пожилые люди, у которых много нарушений сознания, некоторые из них в деменции.
Наши врачи, конечно, не отвечают обидой на обиду, мы умеем и погладить, и успокоить, и пошутить. По-разному можно пошутить с бабушкой и дедушкой, чтобы успокоить их, снять их страх. И сейчас этот навык особенно ценится, потому что пожилых пациентов в нашем инфекционном госпитале немало.
— Что чувствует человек, который после 4–8 часов в защитном скафандре снимает его? Что вы делаете первым делом? Вдыхаете свежий воздух, разминаете пальцы?
— Сняв защиту, врач первым делом бежит в туалет. Потом пьет воду. И только затем хочется почесать кожу, потереть лицо.
Жалко всех – и молодых, и пожилых
— Пишут, что у всех выздоровевших появляется фиброз легких. Это так? Что такое фиброз и чем он угрожает здоровью людей?
— Пока мы не знаем, какие последствия CОVID-19 будет иметь для выздоровевших. Да, есть прогноз, что у многих разовьется фиброз легких.
После вирусной пневмонии довольно часто образуются фиброзы: там, где было повреждение легочной ткани, возникает рубец. У кого-то он более заметный, у кого-то — менее, у кого-то мягкий, у кого-то жесткий, в зависимости от поражения. После тяжелой вирусной пневмонии будет грубый рубец, как после ожога, это ее особенность. Но повреждение легких достаточно хорошо компенсируется, мы знаем, что люди переносят удаление одного легкого и живут после этого.
Пока я так могу сказать: уровень фиброзов легких после перенесенного CОVID-19 мы по-настоящему сможем осознать только через год после эпидемии — насколько он выраженный, насколько долго люди инвалидизируются. Сейчас я бы даже не задумывался об этом, сегодня у нас другая задача — лечить людей.
— Лично вы боитесь заразиться? Присущи ли врачам эти страхи?
— Когда я в обычной жизни подхожу к пациенту поговорить с ним перед большой сложной обширной операцией, обычно слышу первым делом: «Доктор, я боюсь». И я отвечаю: «Бояться за жизнь — это нормальное состояние человека. Если бы вы сказали мне: “Делайте со мной что угодно, я ничего не боюсь”, я бы приглашал не хирурга, а психиатра». Конечно, мы все боимся. Чем человек больше знает, тем он, наверное, больше боится.
— В таких жестких условиях работы есть ресурсы на обычное человеческое сострадание к пациентам? Жалеете ли вы своих пациентов? Или это ненужные сантименты, и основная задача — физически спасти человека?
— Конечно, жалость прежде всего. Между сменами, в комнате отдыха все наши разговоры о тяжелых пациентах: «Ой, 25 лет. И такая страшная КТ-шка. Что мы можем сделать, как помочь?» Жалко всех — и молодых, и пожилых, какое тут может быть разделение?
Но даже если болезнь оказалась сильнее и человек уходит из жизни, мы делаем все, чтобы смерть его не была мучительна. У нас есть все, чтобы не допустить страданий.
— Изменилось ли ваше отношение к смерти во время этой эпидемии? А к ценности человеческой жизни?
— Реаниматологи — не циники, они наиболее прямые и бескомпромиссные. Когда меня спрашивают, почему так, я отвечаю:
«Знаете, я столько людей провожал на тот свет и стольких удержал на этом, я знаю, что стоит эта жизнь, и она действительно коротка».
Во всем мире ежедневно внезапно умирают люди. Если у пациента внезапно остановилось сердце, реаниматологи пытаются в течение трех минут сделать дефибрилляцию, восстановить сердечный ритм. Пациент может открыть глаза и спросить: «Что вы со мной делаете? Я же совершенно здоров».
И это постоянное присутствие смерти в палате не приводит к цинизму, равнодушию и усталости, нет. Именно поэтому реаниматологи и ценят человеческую жизнь: мы знаем, как легко человек может умереть.
— Что радует вас сегодня?
— Каждый день по пути в госпиталь я покупаю несколько плиток шоколада и с утра раздаю коллегам. Это меня радует.
— Сейчас много говорят, что после этой эпидемии мир уже не будет прежним. Вы согласны с этим?
— Но мир не меняется тысячи лет. Все закончится и вернется на круги своя, я уверен.