— Здравствуйте! Я — Анна Хасина, психолог, эксперт в медицинской коммуникации и врачебном стрессе. И наш сегодняшний гость — это Юлия Захалева, хирург, заведующая отделением колоректальной хирургии госпиталя «Маунт Синай» в Нью-Йорке. Юля, здравствуйте!
— Здравствуйте, Анна!
— Спасибо огромное, что приняли приглашение. Я представляю, как вы загружены. Как вообще дела?
— Мы прошли пик, и у нас ситуация стабилизируется. Я не могу сказать, что она стабильно хорошая, но по крайней мере, мы видим, что пациентов потихоньку становится меньше, они выздоравливают…
— Мне прямо хочется сказать «Слава Богу».
— Да. И мы уже начали задумываться о том, что будем делать дальше, когда откроем госпитали, как выйдем из этой ситуации…
— Сколько примерно прошло времени с момента, как все госпитали были закрыты, до сегодняшнего дня?
— Прошло примерно пять недель. Примерно пять недель назад, мы уже понимали, что на нас обрушивается эта волна — наш департамент хирургии прекратил плановые и амбулаторные операции.
— И что произошло с департаментом? Вы закрылись, как это выглядело?
— Мы продолжали дежурить в приемном покое, на срочных операциях. Но свели на нет наши плановую практику и перевели ее в телемедицину. И потом, в нашем госпитале нас, хирургов, не очень много, у нас небольшой госпиталь, хотя мы — часть огромной системы.
И мы собрались и решили задуматься сами — как мы можем помочь нашей больнице. Наше начальство было занято многими другими организационными вопросами, а у нас, как у хирургов, есть некие навыки.
Мы поняли, что комфортнее всего чувствуем себя, как ни странно, в реанимации. Поэтому мы приняли решение, что будем помогать нашим реаниматологам по мере наших сил и возможностей.
— А когда вы говорите «Мы собрались и решили…», вы имеете в виду хирургическую бригаду?
— Да. Я имею в виду хирургическую бригаду и фельдшеров, медсестер-анестезиологов. Собственно говоря, мы все решили, таким образом, распределить наши ресурсы.

Юлия Захалева
— То есть у вас не было такого обязательства? Это было ваше самостоятельное решение?
— Это было наше самостоятельное решение, которое мы довели до внимания нашего хирургического начальства, уже не госпитального. Оно было благодарно за любую помощь, которую мы можем оказать. Нашу инициативу поддержали.
Поскольку и другой медперсонал по всей системе — хирурги, фельдшеры, резиденты, медсестры — оказался в таких же условиях, поэтому коллеги переняли нашу инициативу. И мы помогали в реанимациях по разным госпиталям, и иногда — в приемном покое. Весь огромный департамент хирургии с его ресурсами был брошен на помощь другим врачам и отделениям, которые в этой помощи нуждались.
Про нехватку медиков и СИЗы
— Как были устроены ваш рабочий день или рабочая неделя? Вы работали сменами?
— Вы знаете, мы, в основном, работали сменами, по 12 часов. Но опять же — мы распределили свои дежурства на добровольной основе. У нас был состав хирургов и фельдшеров-резидентов, мы собирались вместе и составляли расписание так, чтобы все нужды больницы были учтены, и чтобы хотя бы несколько человек все время находились в госпитале. В каждое конкретное время.
— Например, в вашем случае, как это происходило? Вы работали…
— Примерно пять недель назад на нас нахлынуло это цунами. К сожалению, это выглядело именно так. Оказалось, что многие мои коллеги-терапевты очень заняты, меня попросили взять шефство над одним из наших общих медико-хирургических отделений. Сначала я помогала с выпиской пациентов, потому что они тогда еще считались ковид-отрицательными, их надо было отправить домой как можно раньше.
Но буквально в течение нескольких дней, у нас в отделении случилось то, что произошло в остальных отделениях по всем госпиталям в Нью-Йорке. Пациенты стали ковид-положительными, у них начались осложнения. В течение недели или чуть меньше я по 8–10 часов сидела в этом отделении, не уходя, и помогала медсестрам поддерживать этих больных.
Затем у нас появилось больше ресурсов. Больница перераспределила врачей средний медперсонал по всем госпиталям. И я взяла на себя часть дежурств в нашем втором реанимационном отделении, которое открылось на базе наших хирургических служб. Там было оборудование, которое требуется для реанимационного отделения.
— Я слушаю ваш рассказ и ловлю себя на мысли, что вы говорите достаточно спокойно. Мы довольно далеко от Нью-Йорка, и по тем отрывочным сведениям, которые публиковали в соцсетях наши коллеги, создавалось впечатление, что там некоторое подобие ада на земле. Как это ощущалось изнутри?
— Ну, вы знаете, мы уже примерно на месяц, наверное, отдалились от этой точки. И я, к счастью, работаю в одном из госпиталей большой системы, у которой есть достаточно много ресурсов. Я не могу сказать, что система была идеально готова, никто не был к этому готов. Но ресурсы перераспределили достаточно быстро. И уже на вторую неделю не создавалось впечатления хаоса. Или, по крайней мере, это был хорошо контролируемый хаос.
Сейчас у нас работает много врачей из других регионов, которые стали добровольцами, приехали, чтобы нам помочь. Опять же, многие службы переключились на помощь пациентам с COVID-19, поэтому чувствуешь себя спокойно. И кажется, что мы справимся — я могу говорить только о нашем госпитале. Что это, в общем, дело времени.

Медики госпиталя. Фото: Patrick Schnell, M.D. / nymag.com
— Это очень приятно слышать. А вот когда вы говорили, что вначале было некоторое ощущение хаоса, и ресурсов не хватало, о каких ресурсах идет речь? Не хватало ИВЛ?..
— Нет. Вы знаете, ИВЛ нам хватало всегда. Мы, может быть, несколько раз и подходили близко к той точке, когда их могло не хватить. Но нам никогда не приходилось принимать вот этих тяжелых решений — когда нескольким пациентам требуется аппарат одновременно, и надо выбирать. Средств индивидуальной защиты тоже, в общем, хватало.
Другое дело, что у нас уже появилась привычка, раньше нам незнакомая — не выбрасывать многие вещи, которые мы раньше считали одноразовыми. И мы себя в начале пандемии ловили на том, что как хирурги, мы привыкли выходить из операционной и выбрасывать маски, перчатки, шапки сразу.
— Так, а сейчас как?
— В самом начале мы ловили себя на том, что автоматически, не задумываясь, снимали и выбрасывали то, что нам рекомендовали обработать и использовать снова. Но мы от этого быстро отучились. Теперь снова придется привыкать после операции все с себя снимать и выбрасывать.
А не хватало, скорее, именно медперсонала. Потому что люди заболели. Слава Богу — многие из них не очень серьезно, но с температурой оставались дома. И сразу же нахлынуло огромное количество пациентов. И все наши стандарты, к которым мы привыкли, были естественно, просто сразу же разрушены. И это было очень тяжело.
— Хотела уточнить, стандарты какого рода?
— Стандарты о количестве пациентов на медсестер. И другие — например, у нас строго следят, в каких отделениях могут давать определенные лекарства, в каких отделениях могут лежать пациенты на определенных капельницах, на вентиляторах… Это еще связано с тем, что наши медсестры во многих отделениях не работали в реанимации раньше, и они, может быть, со многим оборудованием не знакомы.
Но сейчас, в общем, познакомились все. У нас сейчас весь медперсонал достаточно быстро освоился и с ИВЛ, и с капельницами, и с лекарствами, и со всем остальным, что связано с уходом за пациентами.
Про уход за пациентами на ИВЛ и команду
— А если вернуться к вопросу о стандартах, вы говорили, что пересмотр произошел — сколько пациентов на одну медсестру и на одного врача. В самые тяжелые периоды как это было? Вот, скажем, в пересчете на количество пациентов на медсестру, например?
— В самые тяжелые периоды у нас было примерно 9 или 10 пациентов на одну медсестру.
— Медсестру?
— Да. И в реанимации — шесть пациентов на одну медсестру. Но при этой медсестре находились два фельдшера и врач. То есть в какой-то момент это кончилось тем, что мы научились ставить капельницы и делать другие процедуры, которые обычно мы поручаем медсестрам. И таким образом смогли им помочь.
— То есть вы разгружали медсестер?
— Мы разгружали медсестер. Наша задача изначально была в том, чтобы взять на себя всю рутину реанимационного отделения. И разгрузить наших реаниматологов, чтобы они принимали важные решения.
Точно так же мы работали с медсестрами, когда видели, что на них очень большая нагрузка, и они просто не справляются. Мы разгружали их по максимуму, чтобы они тоже могли принимать решения и делать то, что нельзя сделать за них.
Например, у нас лекарства строго контролируются, и доступ к ним имеют только медсестры. Поэтому имеет смысл разгружать их от других всевозможных операций, чтобы они вовремя могли давать пациентам лекарства.
— Что вы могли взять на себя, чтобы разгрузить…
— Мы изменяли параметры капельниц, ставили их, следили за ИВЛ и реанимационными мониторами. Выполняли функции, которые в нормальной жизни выполняют медсестры, и мы даже не обсуждаем этого.
— У медсестер тоже смены были по 12 часов?
— У медсестер смены бывают и по 8, и по 10, и по 12 часов. В самые тяжелые моменты, конечно, были медсестры, у которых смены бывали по 12 часов, но чаще всего — по 8.
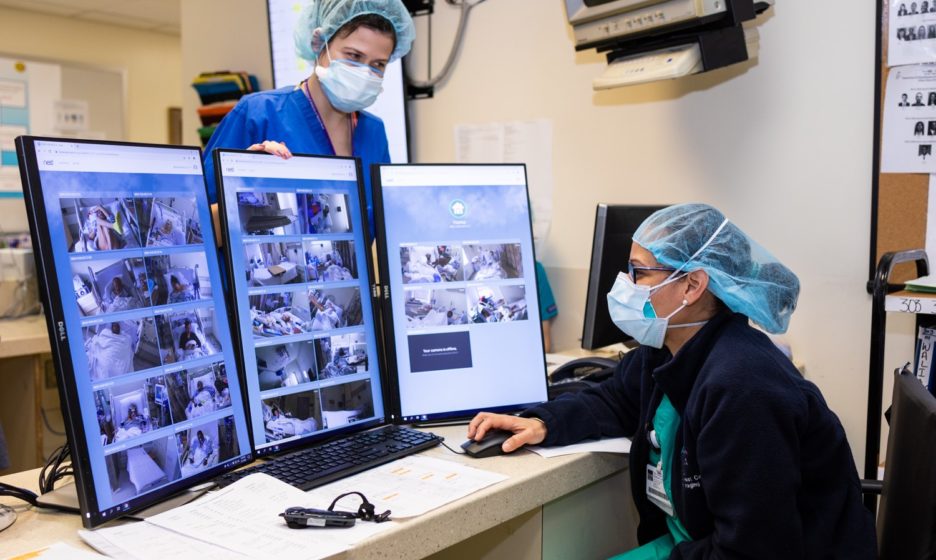
За тяжелыми больными ведется видеонаблюдение. Фото: Mount Sinai Brooklyn / Facebook
— Они это выбрали или это заданный стандарт?
— Это зависит от госпиталя. Я уверена, что некоторые из них оставались и по 12 часов, и я это видела. Был ли это их выбор, или их просили остаться из-за нехватки медперсонала, я не знаю. Но, с другой стороны, если они работали по 12 часов, то получали еще один выходной.
— Вы упоминали, что врачи наблюдали за психологическим состоянием медсестер, и для того, чтобы их разгрузить, часть функций брали на себя. Какие инструменты вы использовали, чтобы поддерживать психологическое состояние?
— Вы знаете, мы изначально поняли, что границы между нашими зонами ответственности будут, в какой-то степени, стерты. Потому что некоторые реанимационные медсестры пришли к нам с огромным опытом, гораздо бóльшим, чем опыт наших фельдшеров, и даже некоторых врачей.
С другой стороны, мы понимали, что часть функций нам придется освоить и выполнять самим. Поэтому мы старались работать как команда, слушать друг друга и меньше акцентировать внимание на субординации и больше — на командной работе.
— А что конкретно вы делали? Это очень интересно всегда.
— Один из примеров командной работы – это то, как мы переворачивали пациентов. Мы достаточно рано поняли, и это подтверждено литературой, что интубированные пациенты с COVID-19 лучше поддерживаются, если лежат на животе. Медсестры следили за пациентами и давали нам знать, когда дыхание даже на ИВЛ становилось хуже.
У нас есть помощники, мы называем их техниками. Они помогают ортопедам в их операциях. Это обычно сильные мужчины в полном расцвете сил. И они сами скоординировались и создали команду из 4–5 человек. Мы их вызывали, чтобы они переворачивали пациентов. Мы им звонили, они буквально в течение 10 минут появлялись и брали на себя эту задачу. И в общем, они это делали замечательно — все капельницы и остальное находились в самом удачном положении. <…> Это был один из лучших примеров командной работы.
— Вы упомянули, что это произошло каким-то естественным образом, я правильно понимаю, что это не административное решение было, назначить техников на эту работу? А они как-то сами собой организовались?
— В какой-то момент нужна была помощь, и мы попытались посмотреть, какие ресурсы нам доступны. И вот они, несколько человек, в тот момент находились в нужном месте в нужное время. И без приказа сверху решили, что могут это делать, когда они на месте. И потом, со временем, это формализировалось, потому что стало входить в их функции помимо других обязанностей, которые они несли. Но изначально это было стихийное решение снизу.
Про тяжелые разговоры с семьями
— Что на ваш взгляд было самым тяжелым с психологической точки зрения?
— Мы не пускали родных к пациентам. Рано, буквально в первые дни мы не пускали родных и близких в госпиталь. Сейчас все госпитали в Нью-Йорке делают тоже самое. Мы не пускаем их даже в отделения скорой помощи, в приемный покой. И мы к этому не привыкли, у нас раньше даже часы посещений были не ограничены. Даже в реанимационном отделении близкие могли приходить к пациентам.
И осознание того, что и семьи, и пациенты сейчас не могут пообщаться друг с другом. Особенно больные в реанимации, на ИВЛ, которые не могут позвонить своим родным сами… Это было очень тяжело.
Каждый раз это была трагедия, и нам надо было передать это родственникам.
При этом быть реалистичными, но в тоже время не циничными.
Пациентов было много, и к сожалению, остается много. Хороших исходов было всего несколько. Пациенты, лежащие в реанимации с ковидом, выздоравливают не так часто. И это очень тяжело. Мы должны были звонить семьям и говорить, что к сожалению, состояние ухудшается, или оно стабильно плохое. Семьи надеялись хотя бы на один лучик солнца. Но хороших новостей было крайне мало.
И потом, в конце концов, нам приходилось звонить в последний раз, и говорить им, что пациента не стало, это было крайне тяжело. Нам помогали, в каждом госпитале есть пасторальные службы — службы религиозной поддержки, мы попросили их принимать участие в этих разговорах. У нас есть служба паллиативной медицины, и они тоже включились в это.
И единственное, о чем мы их, в общем-то, часто просили — делать этот первый звонок. Когда пациента интубировали, когда пациенту становилось хуже. Чтобы мы не тратили время на общение с семьей, а смогли сфокусироваться на пациенте. Мы давали им всю информацию и просили, чтобы они позвонили в первый раз семье и обрисовали ситуацию.
— Есть какой-то протокол, например, когда пациент интубирован, сколько раз в день нужно позвонить родственникам? Или в какой момент нужно звонить родственникам?
— Вы знаете, мы родственникам звонили первый раз, когда пациента интубировали. Давали им знать, старались оставлять телефонные номера, чтобы семьи могли звонить нам сами.
— А была возможность ответить?
— Мы старались. Вы знаете, мы очень старались. Когда телефон звонил, те, кто были рядом, поднимали трубку. Пытались что-то семьям сказать, или просили подождать минуту и находили человека, который мог бы поговорить с ними.
Мы, конечно, тратили на это меньше времени, чем в обычных условиях. И несколько раз, когда звонило подряд несколько членов семьи, мне самой приходилось, к сожалению, говорить — «Я дала всю информацию одному члену семьи, пожалуйста, обращайтесь к нему». У нас физически не было ни времени, ни возможности поговорить с каждым. Но, к сожалению, мы звонили семье, когда ситуация ухудшалась.
Про собак-терапевтов и жизнь после пандемии
— Юля, что вы делали, чтобы поддержать себя? Это психологически крайне непростой период.
— Вы знаете, я старалась как можно больше общаться с друзьями — не медиками.
— Не медиками?
— Не медиками. Потому что наши медицинские разговоры всегда сводились к одному и тому же, а мне хотелось узнать, как дела у всех остальных, что происходит у них дома, ну, на удаленке, как их дети, как их домашние животные. И это мне помогало, потому что у меня есть очень небольшая, но очень близкая группа друзей. С ними мы постоянно общались. Тоже удаленно. Это давало другой взгляд на происходящее.
— Про домашних животных вы заговорили, а я вспомнила чудесную фотографию, это золотистый ретривер?
— Да! У нас…
— Лежит на больничном полу?
— Обалденная собака. У нас есть три собаки, их называют «therapy dogs». Они специально обучены, и обычно работают в детских госпиталях, чтобы как-то детей поддержать и развлечь. В текущей ситуации решили, что собак пустят во все госпитали специально для персонала.
— Можно я уточню? То есть это ковидный госпиталь, закрытый, с красной зоной, и туда приходит собака?
— Но специальные собаки, «therapy dogs», приходят со своими владельцами — тоже медперсоналом. Эти собаки были поддержкой не для пациентов, а для нас. У нас есть специальная комната отдыха, перед ней выставили тележку со средствами защиты. И нам разрешали по три человека заходить туда — в масках, в перчатках, в халатах, чтобы, не дай Бог, не заразить собак. Это было здорово, правда, бедные собаки были заглажены и затисканы.
Эта собака лежит на полу, потому что очень от нас всех устала. Но это было замечательно.
— Вы знаете, я вчера вела вебинар для медсестер, под эгидой российской ассоциации медсестер, и рассказывала, что один из способов преодоления стресса — это обнимать пушистых животных.
— Да.
— Я рекомендовала, если у вас нет пушистого животного, заведите, потому что это один из способов избавления от стресса, поднять уровень окситоцина и так далее. Но мне не приходилось до сих пор слышать о том, что пушистых животных используют, так сказать, в промышленных масштабах для этого. Мне кажется, это прекрасная инициатива.
— Только животное же чуть-чуть жалко. У меня есть кошка, и я тоже ее постоянно гладила в эти несколько недель.
Собаки оказались лучиком солнца, который был нам так нужен. В течение двух дней мы ни о чем, кроме как о собаках, не говорили. Это очень помогло. Ну и сейчас, поскольку наша пасторальная служба чуть-чуть освободилась, то они стали давать сессии, встречаться с медперсоналом, который хочет с ними поговорить.

Собака-терапевт возле полевого госпиталя. Фото: Mount Sinai Brooklyn / Facebook
— Это религиозная [организация]?
— Да, но они вне зависимости от конфессий. То есть это, собственно говоря, зависит от общей конфессии того или иного госпиталя, потому что в католических госпиталях это обычно католические священники, во многих системах это англиканские священники, есть система, где это раввины. Но они все общаются с пациентами любых религий, собственно говоря, это входит в их обязанности. Они получали это образование, чтобы работать в госпиталях. Поэтому к ним приходят все, по многим вопросам.
Сейчас, когда у них появилось чуть больше времени, они стали помогать персоналу тоже. И у нас существует горячая линия, куда можно обращаться. Я ей не пользовалась ни разу, мы это не обсуждали.
— Горячая линия помощи медикам, вы имеете в виду?
— Да, горячая линия помощи медикам внутри нашей системы.
— Юля, под занавес нашего разговора, такой вопрос. Когда все закончится, вернется на круги своя, что вы сделаете первым делом?
— Поеду в отпуск. Я должна была быть в Италии как раз, сейчас я должна была гулять по Риму. Вообще думаю, что первым делом, вздохну с облегчением и вернусь к своей настоящей работе, которую очень люблю.
Для меня признаком того, что все потихоньку возвращается в норму, является то, что сейчас мы уже начали задумываться о том, что будем делать дальше. Мы начали строить планы о том, когда будем открывать наше хирургическое отделение, назначать плановые операции. Когда мы начнем по-настоящему принимать пациентов. И для меня это, в общем, знак того, что, надеюсь, этот этап подходит к концу.
— Мне кажется, моим коллегам, докторам и медсестрам, сейчас исключительно отрадно вас слышать, потому что мы пока не там, еще не можем планировать какое-то нормальное будущее. И это слышать очень приятно, это тот самый лучик солнца. Юля, огромное вам спасибо, что пришли, нашли время.
— Это вам огромное спасибо.